Üst Motor Nöron Nedir
FELÇLER
Yazanlar: N. Görkem Şirin, Gülşen Akman-Demir, Sara Zarko Bahar, Edip Aktin
Son güncelleştirme tarihi: 27.07.2020
Genel Bilgiler
Vücudun bir bölümünde kas kuvvetinin azalması veya tam kaybı sinir sistemi hastalıklarında en sık görülen belirtidir. Nörolojide bunlardan birincisine parezi; ikincisine, yani felç durumuna ise paralizi veya pleji diyoruz. Etkilenen ekstremitelere göre hemiparezi, hemipleji, paraparezi gibi terimler kullanılır.
Hemipleji denince bir vücut yarısının tutmadığını, hastanın kolunu ve bacağını oynatamadığını anlarız. Kuvvetsizlik tek bir kol veya bacakta ise buna monoparezi diyoruz. Üç ekstremitedeki kuvvetsizlik triparezi, her iki kol ve bacaktaki kas zaafı kuadriparezi ya da tetraparezi diye adlandırılır. İki bacağın beraberce tutulduğu tablo ise parapleji veya paraparezi terimiyle ifade edilir.
Benzer terminoloji kranial ve periferik sinirler için de geçerlidir: Yüz felci, okülomotor sinir felci, n. radialis felci gibi.
Kas zaafı tespit edilen bir hastada, bozukluk sinir sisteminin şu yapılarında olabilir: 1- Birinci motor nöron 2- İkinci motor nöron 3- Sinir-kas bağlantısı 4- Çizgili kas. Buna bir de bu ünitelerin hepsinin sağlam olmasına karşın ruhsal nedenlerle ortaya çıkan fonksiyonel felçleri eklemek gerekir.
Birinci Motor Nöron
İstemli hareketi sağlayan yolun ilk nöronudur. Buna üst motor nöron, santral motor nöron da denir. Bu nöronların oluşturduğu yola piramidal yol veya kortikospinal yol adı da verilir. Bu yol Rolando yarığının hemen önündeki motor kortekste yer alan nöronların aksonlarından oluşur. Piramidal demet capsula interna ve beyinsapından geçerek aşağıya doğru iner. Aksonların büyük kısmı bulbusun alt ucunda çaprazlaşıp medulla spinalisin karşı tarafına geçerler ve ön boynuzdaki II. motor nöronlarla sinaps yaparlar.
Piramidal sistemin medulla spinalise uzanan bu bölümü karşı taraftaki ekstremite ve gövde kaslarının istemli hareketiyle ilgilidir. Birinci motor nöronların başka bir bölümü ise korteksten aşağıya inerken beyinsapında (mezensefalon, pons, bulbus) değişik düzeylerde çaprazlaşarak kranial sinirlerin motor çekirdeklerine varıp sinaps yaparlar. Birinci motor nöronun bu bölümüne kortikobulber yol denir.
Piramidal yolların çaprazlaşması nedeniyle beynin örneğin sol hemisferinin lezyonunda ortaya çıkan hemipleji karşı tarafta, yani sağdadır. Buna karşılık, piramidal yol medulla spinaliste hastalanırsa, aksonlar çaprazlaşmalarını daha önce yaptıkları için felç lezyon tarafında görülür (Şekil 3.1).
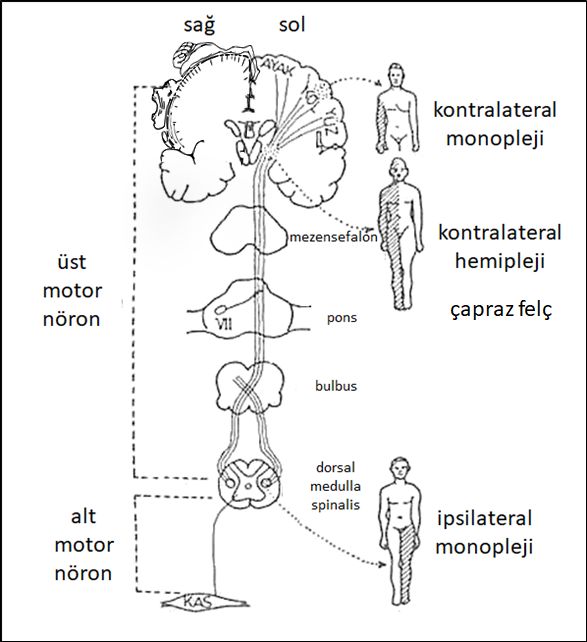
Şekil 3.1.İstemli hareket yolları ve piramidal sistemin değişik düzeylerdeki lezyonlarında ortaya çıkan felç tipleri. Bu resimdeki çapraz felç, pons lezyonlarında 7. kranial sinir motor çekirdeğinin tutulumuna bağlı ipsilateral yüz yarımında zaaf ve kortikospinal yol tutulumuna bağlı kontralateral hemiplejiyi tarif etmektedir.
Yutma, dil ve fonasyonla ilgili kaslar bilateral innervasyonludur. Yani her iki hemisferden de kortikobulber aksonlar alırlar. Bu nedenle kortikobulber yolların tek taraflı lezyonunda bu fonksiyonlar bozulmaz. Buna karşılık bu yollar iki taraflı tutulmuşsa hastanın yutması ve konuşması bozulur. Bunun tipik örneği ilerde ele alınacak olan psödobulber paralizidir.
İkinci Motor Nöron
Alt motor nöron veya periferik motor nöron da denir. Bunlar medulla spinalis boyunca uzanan ön boynuzda veya beyinsapındaki motor işlevi olan kranial sinirlerin (III., IV., V., VI., IX., X., XI., ve XII. kafa çiftleri) nukleuslarında yerleşmişlerdir. Ön boynuz hücrelerinin uzantıları spinal periferik sinirleri oluşturarak aynı taraftaki kol, bacak ve gövde kaslarının hareketini sağlar. Kranial sinirlerin aksonları ise ipsilateral göz, yüz, dil, çiğneme, yutma vb. kaslarına giderler.
Buradan anlaşılıyor ki motor kranial sinir çekirdekleriyle medulla spinalisin ön boynuzu anatomi ve fonksiyon bakımından birbirinin analoğudurlar.Aynı benzerlik, her ikisi de birer periferik sinir olan, örneğin, n. facialis ve n. radialis için de söz konusudur.
İkinci motor nöron, çaprazlaşmadan aynı taraftaki çizgili kasa giden son yol olduğundan gerek motor kranial sinir nukleuslarının ve ön boynuzun, gerekse bunlardan kalkan kranial ve spinal periferik sinirlerin hastalıklarındaki felç aynı taraftadır.
Sinir - Kas Bağlantısı
Motor sinirlerin uç dalları çizgili kas lifi ile sinaps yaparlar (miyonöral plak). İkinci motor nöronla aşağı inen impuls sinir uçlarındaki veziküllerin içindeki asetilkolinin sinaptik yarığa dökülmesini sağlar. Bunun sonucunda kas membranının depolarizasyonuyla kas lifi kasılır. Asetilkolin, kolinesteraz adı verilen bir enzim tarafından parçalanır (Bakınız: Kas ve Nöromüsküler Kavşak Hastalıkları)
Sinir-kas iletisinin bozulması da değişik kas gruplarında kuvvetsizliğe yol açar. Myasthenia gravis bunun iyi bir örneğidir.
Çizgili Kas
İstemli hareketin ortaya çıkmasını sağlayan son organdır. Kas distrofisi veya polimiyozit gibi hastalıklar sonucu çeşitli kas güçsüzlüğü tabloları ortaya çıkabilir.
Kas Gücü Azalmasında Ayırıcı Tanı
Yukarıda söylenenlerden, istemli hareketi sağlayan bu dört kademeden herhangi birinin hastalığında kas gücünde azalma veya felç görülebileceği anlaşılmaktadır. Bu tabloları birbirinden ayırmak, yani lezyonun hangi kademede olduğunu tayin etmek için kas zaafının bazı özelliklerini dikkate almak gerekir. Kas zaafı tiplerinin ayırıcı tanısı Tablo 3.1'de gösterilmiştir. Klinik nörolojide büyük önem taşıyan bu konuda aşağıda bazı açıklamalar yapılacaktır.
1. Kas Zaafının Dağılımı
Birinci motor nöron hastalıklarında, örneğin bir hemiparezide, kas zaafı üst ekstremitede ekstensör kaslarda, bacakta ise fleksör kaslarda belirgindir.
İkinci motor nöron hastalıklarında lezyon ön boynuzda, ön kökte veya periferik sinirde olabilir. Ön boynuz veya ön kök lezyonunda zaaf aynı medulla segmentinden innerve edilen kaslarda (miyotom) görülür.
Tablo 3.1. Kas zaafı tiplerinin ayırıcı tanısı
I. Motor Nöron | II. Motor Nöron | Myasthenia gravis | Kas Hastalığı | |
Kas zaafının dağılımı | Kolda abduktor ve ekstensör, bacakta fleksör kas gruplarında egemen | Segmenter veya periferik sinir tipinde | Başlıca oküler, bulber ve boyun kasları. | Proksimal kas grupları. |
Tonus | Artar (spastisite) | Azalır | Değişmez | Değişmez veya azalır |
Tendon refleksleri | Artar | Azalır veya kaybolur | Değişmez | Değişmez veya azalır |
Patolojik refleksler | Var | Yok | Yok | Yok |
Kas atrofisi | Yok | Var | Yok | Var |
Fasikülasyon | Yok | Lezyon ön boynuzda ise var | Yok | Yok |
Duyu kusuru | Yok | Lezyon ön boynuzda ise yok, periferik sinirde ise var | Yok | Yok |
Diğer özellikler | Merkez sinir sistemi görüntüleme incelemelerinde patolojik bulgular saptanabilir | EMG özellikleri | EMG'de nöromüsküler iletim bozukluğu bulguları Kas zaafı antikolinesterazla düzelir | EMG özellikleri, Kas enzimleri artabilir |
Periferik sinir lezyonunda ise zaaf o sinirin dağıldığı kaslardadır (Bkz: Periferik Sinir Hastalıkları). Periferik sinirlerin yaygın hastalığı olan polinöropatilerde ise zaaf, az çok simetrik olarak, ekstremitelerin uçlarında belirgindir.
Miyonöral plak hastalığının örneği myasthenia gravis'tir. Burada zaaf başlıca beyinsapı innervasyonlu kaslardadır. Yani göz hareketleri, çiğneme, yutma ve fonasyonla ilgili kaslar özellikle tutulmuştur. Ekstremitelerde zaaf varsa başlıca proksimal kasları tutar. Bu hastalıktaki zaafın bir özelliği de gün içinde dalgalanması ve yorulunca ortaya çıkmasıdır.
Çizgili kas hastalığına örnek olarak kas distrofileri ve polimiyozitler gösterilebilir(Bkz: Kas ve Nöromüsküler Kavşak Hastalıkları).Buradaki zaaf, II. motor nöron hastalıklarından farklı olarak segmenter veya periferik sinir dağılımına uymaz. Ekstremitelerin köklerinde belirgindir ve sıklıkla iki yanlıdır. Bu nedenle, hasta oturduğu yerden ayağa kalkarken elleriyle kademeli bir şekilde bacaklarına tutunarak doğrulmak zorunda kalır (Şekil 11.4).
2-Tonus
Birinci motor nöron hastalıklarında tonus artar. Bu hipertoni kolda fleksör, bacakta ise ekstensör kas grubunda baskındır. Bir kas grubunda daha belirgin olan bu tip hipertoniye spastisite denir. Bu tür kas tonus artışının ekstrapiramidal sistem hastalıklarında görülen ve hem ekstensör hem de fleksör kasların tonusunun artması ile giden rijiditeden farklı olduğu unutulmamalıdır.
İkinci motor nöron hastalıklarında ise tonus azalır (hipotoni). Ekstremitelerin pasif hareketi sırasında kasların gevşek olduğu hissedilir. Myasthenia gravis'tekas tonusu değişmez. Primer kas hastalıklarında bazen hipotoni görülebilir.
3-Tendon Refleksleri
Piramidal yol hastalıklarında artar. Bunun nedeni, piramidal sistemin spinal refleks arkı üzerindeki inhibitör etkisinin kalkmış olmasıdır.
İkinci motor nöron lezyonunda ise refleks kavsinin eferent kolu hastalandığı için tendon refleksleri azalmış veya kaybolmuştur.
Myasthenia gravis'te tendon refleksleri normaldir. Primer kas hastalıklarında belirgin bir kas atrofisi olmadıkça normal kalabilir.
4- Patolojik Refleksler
Kortikospinal yol hastalıklarında Babinski, Hoffmann bulguları ve klonus gibi patolojik refleksler ortaya çıkar. Alt motor nöron, myasthenia gravis ve primer kas hastalıklarında ise patolojik refleks yoktur.

Joseph François Felix BABINSKI (1857-1932): Polonya asıllı Fransız nörologu. 1848 yılında Polonya’dan kaçıp Fransa’ya yerleşen bir ailenin çocuğu olarak Paris’te doğdu. Tıp öğrenimini orada tamamladı. Titiz bir klinisyen, bulguları değerlendirmede dikkatli bir nörologdu. Adını taşıyan belirtiyi 1896 yılında tanımladı. Babinski bulgusu tıp alanında bilinen belirtilerin en güvenilirlerinden biridir. Babinski Fransız nöroşirürjisinin gelişmesine de büyük katkıda bulunmuştur. Bin dokuzyüz otuz iki yılında Parkinson hastalığıyla ölmüştür (Resim: https://en.wikipedia.org/wiki/File:Jozef_Babinski.jpg).

Johann HOFFMANN(1857-1919) : Heidelberg'li nörolog (Resim: https://tr.wikipedia.org/wiki/Dosya:Johann_Hoffmann_(Neurologe)_(ca._1920).jpg).
5- Kas Atrofisi
Birinci motor nöron hastalıklarında felçli kol ve bacakta atrofi yoktur. Sadece inaktiviteye bağlı global bir incelme görülebilir.
Alt motor nöron hastalıklarında ise kaslar atrofiktir.
Myasthenia gravis'te atrofi yoktur. Kas distrofisi ve polimiyozit ise genellikle kas erimesiyle birlikte gider.
6-Fasikülasyon
Piramidal yol hastalıklarında kaslarda fasikülasyon görülmez. Buna karşılık II. motor nöron hastalıklarında lezyon ön boynuz hücrelerinde ise kaslarda fasikülasyonlar dikkati çeker. Bunlar deri altında seğirmeler şeklindedir. Spontan olarak görülebilir. Bazen de ortaya çıkarmak için kaslara elle veya çekiçle vurmak gerekebilir.
7- Duyu Kusuru
Tek başına kortikospinal yol ve ön boynuz hastalıklarında duyu kusuru yoktur. Lezyon periferik sinirde ise kas zaafı ile birlikte duyu kusuru bulunabilir. Miyonöral plak ve çizgili kasın primer hastalıklarında da duyu kusuru görülmez.
8- Diğer Özellikler
Kas zaaflarının ayırıcı tanısında elektromiyografi ve benzeri tekniklerin yardımı olabilir. İkinci motor nöron, myasthenia gravis ve primer kas hastalıklarının spesifik elektrofizyolojik bulguları vardır.
Kas distrofisi ve polimiyozitlerde kas dokusu yıkımını yansıtan kreatin fosfokinaz (CPK) ve laktat dehidrogenaz (LDH) gibi enzimlerin artması ayırıcı tanıda yardımcı olabilir.
Dikkat Edilecek Bazı Noktalar
Farklı anatomik kademelerdeki kas zaaflarının arasındaki ayırıcı tanı yukarda sayılan bulguların tümü veya birkaçı birlikte bulunduğunda kolaydır. Fakat bu yapıların lezyonuna bağlı bazı tablolarda bulgu sayısı az olabilir. O zaman aşağıdaki noktalara dikkat edilmesi tanıya gitmede yardımcı olabilir:
- Piramidal yol hastalıklarında en sık rastladığımız bulgular tendon reflekslerin artması ve Babinski bulgusudur. Bu bulguları tespit ettiğimiz bir kişide kas kuvveti normal olsa bile piramidal yol hasta demektir. Kas zaafı, hastalığın ilerlemesiyle refleks değişikliklerine eklenebilir.
- Tek başına Babinski bulgusu bile piramidal yol hastalığını gösteren çok önemli ve yeterli bir bulgudur.
- Buna karşılık, diğer piramidal belirtilerle birlikte olmayan, Hoffmann bulgusunun değeri çok sınırlıdır.
- Piramidal yolun akut hastalanmasında başlangıçta bir süre hipertoni yerine hipotoni ve refleks kaybı görülebilir (Bkz:Kas Tonusu Bozuklukları ve Refleks Bozuklukları). Ama böyle bir hastada Babinski bulgusu bulunuyorsa bu bulgu olayın I. motor nöron hastalığına bağlı olduğunun yeterli kanıtıdır.
- Sözü edilen belirtilerin bulunmadığı ya da şüpheli kaldığı durumlarda kuvvet azalmasının dağılım şekli yol gösterici olabilir. Örneğin, bir II. motor nöron hastalığının hemipleji yapma olasılığı yok gibidir. Hemipleji, hemen daima piramidal yolun hastalanmasına bağlıdır.
KAS KUVVETİNDE AZALMAYA GİDEN BAŞLICA NÖROLOJİK TABLOLAR
HEMİPLEJİ
Hemipleji veya hemiparezi en sık görülen sinir sistemi bulgusudur. Beyin damar hastalıklarında olduğu gibi akut olarak yerleştiği zaman ilk dönemde felçli tarafta kas tonusu ve tendon refleksleri azalmış olabilir (Flask=Gevşek hemipleji). Böyle bir felç tablosunda piramidal yol hastalığı kanıtı olarak sadece Babinski bulgusu bulunabilir. Zamanla kasların tonusu artar, spastisite ortaya çıkar. Spastisite kolda fleksör, bacakta ekstensör tonusun artması şeklindedir. Bu devrede tendon refleksleri artmıştır, patolojik refleksler kolayca ortaya çıkabilir. Yavaş yavaş yerleşen hemiplejilerde ise (örneğin beyin tümörüne bağlı hemipleji) kuvvetsizlik genellikle bir bölgeden başlar, zamanla vücudun yarısını içine alacak şekilde ilerler. Flask bir dönem olmadığından tonus ve refleksler baştan itibaren artmıştır.
Hemiplejilerin en büyük bölümü beyin infarktı ve kanaması gibi damar olaylarının sonucudur. Bunlar dakikalar, saatler ve nadiren günler içinde yerleşirler. Yavaş gelişen hemiplejiler ise beyinde yer kaplayan olayları düşündürmelidir. Travma ve beynin iltihabi hastalıkları da hemiplejiye sebep olabilir.
Piramidal sistemin değişik düzeylerdeki lezyonlarında ortaya çıkan hemiplejiler lezyonun lokalizasyonunu mümkün kılan özellikler gösterirler:
- Piramidal sistemin kapladığı geniş alan nedeniyle korteks veya kortekse yakın bir lezyon bu yolların tümünü birden hastalandırmayabilir. Böylece lezyon çok geniş olmadıkça felç yüz, kol ve bacağı beraberce tutmaz, daha ziyade bu üç bölgeden birinde baskındır veya monopleji şeklindedir. Olay dominant hemisferde ise (insanların büyük bir kısmında sol hemisfer) beraberinde afazi bulunabilir. Epileptik nöbetler de ortaya çıkabilir (Şekil 3.1).
- Kapsula internada piramidal yol kompakt bir demet halini aldığından buradaki küçük bir lezyon karşı vücut yarısında eşit şekilde dağılan bir hemiplejiye neden olur. Biraz arkada bulunan duyu yolları da lezyon alanına giriyorsa hemiplejiye duyu bozuklukları eşlik eder (Şekil 3.1).
- Beyinsapı (mezensefalon, pons, bulbus) lezyonuna bağlı hemiplejilerin karşı tarafında kranial sinir felçleri görülebilir. Lezyon düzeyine göre göz hareketleri, yüz, yumuşak damak, ses telleri ve dil yarısında felçler tespit edilir. Bunlara çapraz felçler denir. Oluş mekanizmalarının temelinde aynı taraftaki kranial sinir çekirdeğinin ve çaprazlaşmasını henüz yapmamış olan piramidal yolun aynı lezyonla tahribi bulunur. Çapraz felçlere çeşitli duyu kusurları, serebellar bulgular ve gözlerde hareket kısıtlılıkları gibi beyinsapı anatomisinin özelliklerinden kaynaklanan değişik belirtiler de eşlik edebilir.
- Kortikospinal yolun medulla spinalisteki lezyonlarında görülen felç, lezyonla aynı taraftadır. Bunun nedeni piramidal yolun bulbusun alt ucunda çaprazlaşmış olmasıdır. Yüzde felç görülmez. Lezyon servikal bölgede ve tek yanlı ise aynı taraftaki kol ve bacakta hareket kusuru görülür. Servikal bölgenin altındaki olaylarda ise aynı taraftaki bacağın hareketi bozulur (Şekil 3.1). Medulla spinaliste piramidal yollar birbirine yakın olduğundan ikisinin birden hastalanması olasılığı fazladır. Bu nedenle ortaya çıkan tablo, lezyonun seviyesine göre, genellikle kuadriparezi veya paraparezi şeklindedir.
PARAPLEJİ
Parapleji veya paraparezi iki bacaktaki kuvvet kaybına verilen isimlerdir. Böyle bir tablonun sinir sisteminin değişik düzeylerdeki lezyonlarında ortaya çıkabileceği aşikardır. Örneğin kortekste bacakların motor merkezlerini iki taraflı hastalandıran olaylar, periferik nöropatiler ve kas hastalıklarında da hasta, bacaklarındaki güçsüzlükten yakınır. Fakat en sık görülen paraparezi tabloları kortikospinal yolların medulla spinalis'teki bilateral lezyonuna bağlı olan piramidal paraparezilerdir. Olay piramidal yolların dışına taşmıyorsa paraparezi saf motor tiptedir. Duyu yolları da birlikte hastalanırsa lezyon seviyesinin altında duyu kaybı da görülür. Bu tabloya motor-duyusal paraparezi denir.
Bir hastada bacaklardaki kuvvetsizlikle birlikte gövdede belirli bir yüksekliğe kadar çıkan hipoestezi de varsa lezyon medulla spinalis'te demektir.
Böyle bir hastada genellikle sfinkter kusuru da bulunur. Bu, miksiyon ve defekasyon güçlüğü (retansiyon) veya kaçırma (inkontinans) şeklinde olabilir.
Bazı durumlarda lezyon medulla spinalis'in bir yarısını hastalandırır. O zaman şu belirtiler görülür: 1- Lezyon tarafında piramidal tipte felç (kortikospinal yollar daha önce çaprazlaştığı için), 2- Lezyonun karşı tarafında ağrı ve ısı duyusunda bozukluk (spino-talamik duyu yolları medulla spinalis'te daha aşağıda çapraz yaptığı için), 3- Lezyon tarafında vibrasyon, pozisyon ve pasif hareket duyusu gibi derin duyu bozukluğu (arka kordondaki derin duyu yolları çaprazları henüz yapmadıklarından). Bu tabloya Brown-Séquard sendromu denir.

Charles Edouard BROWN-SÉQUARD(1817-1894): Fransız bir anneyle Amerikalı bir denizcinin oğlu olarak 1817 yılında Hint Okyanusunda Mauritius Adasında doğdu. Babası, Charles'in doğumundan önce ölmüştü. Annesine derinden bağlıydı. Öyle ki, büyük uğraşılardan sonra isminin sonuna babasının soyadının (Brown) yanısıra annesininkini de (Séquard) ekleme iznini aldı. Arkadaşlarının parasal desteğiyle tiyatro ve edebiyat öğrenimi için gittiği Paris'ten doktor olarak döndü. Hayatı, çok sevdiği adasıyla Fransa, İngiltere, İsviçre ve A.B.D. gibi değişik ülkeler arasında, çoğu kez kısa süreli öğretim görevlerinde geçti. Buralarda fizyoloji ve nöroloji hocası olarak görev yaptı. En uzun süre kaldığı görev, kuruluşuna katıldığı Londra’daki ünlü National Hospital for Nervous Diseases'de geçirdiği dört buçuk yıllık süredir. Garip, yerinde duramayan, günde 18-20 saat çalışan, birçok denemeleri kendi üzerinde yapan bir hekimdi. Koleranın tedavisinde morfinin etkisini incelemek için hastaların kusmuğunu içtiği, mide özsuyu araştırmaları sırasında bir ipin ucuna bağladığı sünger parçalarını yutarak kendi mide özsuyunu alıp çalışmalar yaptığı bilinmektedir (Resim: https://commons.wikimedia.org/wiki/File:Brown-sequard.jpg).
Spinal paraplejilerde bazı bulgular medulla spinalisteki lezyonun düzeyini göstermek açısından değer taşır:
- Duyu kusurunun üst düzeyi lezyonun üst sınırını gösterir. Örneğin, hastanın bacaklarındaki duyu kusuru göbek hizasına kadar çıkıyorsa-bu yükseklik medulla spinalisin D10 segmentine uyduğundan-lezyonun üst sınırı burada demektir.
- Radiküler ağrılar: Lezyon, bazı medulla spinalis basılarında olduğu gibi, duyusal kökleri de etkilemişse, o köklere uyan bölgede tek veya çift taraflı kök ağrıları bulunabilir. Örneğin, meme hizasında çember şeklinde ağrılar D3-D4 düzeyinde bir lezyonu gösterir.
- Kaybolan tendon refleksleri de lezyonun düzeyine işaret eder. Bir piramidal paraparezide bacaklarda artmış tendon reflekslerine karşılık kollarda refleksler alınamıyorsa lezyonun servikal bölgede olduğu düşünülmelidir (servikal medulla spinalis basısı veya sirengomiyeli gibi)
Piramidal parapareziler, medulla spinalis basısı, tümöral veya infeksiyöz vertebra hastalıkları, travma, miyelit ve demiyelinizan hastalıklar (multipl skleroz) gibi değişik nedenlere bağlı olabilir. Özellikle akut yerleşen paraplejiler acil nörolojik-nöroşirürjikal problemler sayılır. Bunların bir kısmında bası ve travma gibi hemen cerrahi girişimi gerektirecek bir nedenin bulunabileceğini unutmamalıdır. Erken müdahaleyle yardım edilebilecek bir hasta aksi halde ömrü boyunca paraplejik kalabilir.
FONKSİYONEL FELÇLER
Psikolojik nedenlerle de hemipleji, parapleji, monopleji gibi çeşitli felçler görülebilir. Bunlara, sinir sistemi anatomisine ters düşen garip duyu kusurları eklenebilir. Bu felçlerde refleks değişikliği ve patolojik refleks gibi organik kanıtlar bulunmaz. Önceki yıllarda histerik felç veya konversiyon bozukluğu olarak da adlandırılan fonksiyonel felçlerde, olayın çevrenin dikkatini çekecek bir ortamda ortaya çıkması ve ruhsal travma varlığı değerli ipuçlarıdır.
PSÖDOBULBER PARALİZİ
Genellikle yüksek kan basıncı ve aterosklerozu olan kişilerde kortikospinal ve kortikobulber yollar üzerinde beynin derin bölgelerinde, iki taraflı, ufak, laküner infarktların ortaya çıkardığı bir tablodur. Hastada yutma güçlüğü, dizartri ve ufak adımlarla yürüme dikkati çeker. Tendon refleksleri artmıştır. Babinski bulgusu görülebilir. Bunlara sıklıkla idrar kaçırmaları ile yersiz ağlama ve gülmeler (spastik ağlama ve gülme) eşlik eder. Demansiyel belirtiler bulunabilir.
Psödobulber paralizide yutma güçlüğü ve dizartri, aşağıda sözünü edeceğimiz amiyotrofik lateral sklerozdan farklı olarak, bulbustaki motor kranial sinir çekirdeklerinin hastalanmasına değil de bu çekirdeklere gelen kortikobulber yolların bilateral lezyonuna bağlıdır. Yani bu tablo gerçek bir bulber felç değildir. Dilde atrofi ve fasikülasyon da görülmez. Psödobulber paralizi deyimi de bu özellikten kaynaklanmaktadır.
Kortikobulber yolları iki taraflı tutan başka hastalıklarda da psödobulber paralizi ortaya çıkabilir. Multipl skleroz bunun bir örneğidir.
MOTOR NÖRON HASTALIĞI
Birinci ve/veya II. motor nöronun sebebi bilinmeyen yaygın ve ilerleyici bir hastalığıdır. Her iki nöron birlikte tutulduğunda amiyotrofik lateral skleroz veya Charcot Hastalığı adını alır. Yutma kusuru, dil hareketlerinde güçlük, dizartri, kol ve bacaklarda kuvvetsizlik dikkati çeker. Tabloda tendon reflekslerinin artması, Hoffmann ve Babinski bulguları gibi piramidal sistem hastalığı bulgularına dilde ve el kaslarında atrofi ve yaygın fasikülasyonlar şeklinde II. motor nöron belirtileri eşlik eder. Duyu kusuru yoktur (Şekil 3.2).
Piramidal bulguların yaygın fasikülasyonlarla birlikte bulunduğu bir hastada akla ilk önce amiyotrofik lateral skleroz gelmelidir.

Jean Martin CHARCOT (1825-1893):Fransız nöro-psikiyatristi. Bir araba yapımcısının oğludur. Parlak bir tıp öğreniminden sonra 1848’te Paris’te Salpetriere Hastanesinde patolog olarak çalışmaya başladı. Orada bulunan binlerce sinir hastasının klinik gözlemini yapmak ve nörolojik hastalıkların anatomo-patolojik korelatını incelemek fırsatını buldu. Böylece nörolojinin en önde gelen kurucuları arasında yer almak şerefini kazandı. Amiyotrofik lateral skleroz, bir çeşit periferik nöropati olan peroneal müsküler atrofi ve tabes dorsalisteki eklem değişiklikleri Charcot'nun adıyla anılır. Ayrıca multipl skleroz ve beyin kanamasının patolojisiyle ilgili önemli buluşları vardır. Histeriyle ilgili incelemeleriyle devrinde büyük ilgi toplamıştı. Freud'un Charcot'nun yanında çalışmak üzere Viyana'dan Paris'e geldiğini biliyoruz. Charcot, bilimsel yönünün yanısıra etkileyici kişiliği, parlak hitabeti ve artistik yetenekleriyle de çevresini sürükleyip götürmesini bilen bir insandı. Salpetriere'de verdiği Salı dersleri büyük ün kazanmış ve çok geniş bir topluluk tarafından izlenmiştir.

Şekil 3.2.Poliomiyelit ve amiyotrofik lateral sklerozda medulla spinalis kesiti. Lezyonun poliomiyelitte ön boynuza, amiyotrofik lateral sklerozda ön boynuzla birlikte kortiko-spinal yola yerleştiği görülüyor.
YÜZ FELCİ
İki tip yüz felci vardır. 1- Santral, 2- Periferik yüz felci.
Santral Yüz Felci
Piramidal yol hastalıklarında görülür. Piramidal yolun korteksten ponstaki n. facialis çekirdeğine kadar herhangi bir noktada hastalanması santral yüz felcine sebep olur. Bu tip yüz felcinde zaaf, yüzün alt yarısını ilgilendirir. Ağız sağlam tarafa doğru kayar. Hasta dişlerini gösterirken bu daha belirgin hal alır. Buna karşılık yüzün üst yarısı sağlam kalır. Yani hasta gözünü kapatabilir, alnını kırıştırabilir. Hemiplejilerde gördüğümüz, felcin bulunduğu taraftaki ağız komissürü zaafı santral yüz felcinin tipik örneğidir.
Periferik Yüz Felci
Lezyonun n. facialis çekirdeği veya sinirin kendisinde olduğu durumlarda görülür. Kas zaafı yüzün hem üst, hem de alt bölümündedir. Hasta gözünü kapatamaz (lagoftalmi), alnını kırıştıramaz. Gözünü kapatmaya çalıştığında göz küresi yukarı doğru kayar (Bell fenomeni). Felç tarafında nazo-labiyal oluk silinir. Ağız sağlam tarafa doğru çekilmiştir. Islık çalamaz (Şekil 3.3).

Sir Charles BELL (1774-1842): İngiliz anatomist ve cerrahı. Londra Üniversitesi fizyoloji hocası. Medulla spinalisin ön köklerinin motor, arka köklerinin duyusal olduğunu gösteren deneysel çalışmalar yapmıştır. N. trigeminus’un motor dalını tanımlamıştır. İdyopatik periferik yüz felci Bell'in adıyla anılır (Resim: https://www.sircharlesbell.com/product/sir-charles-bell-subscription/).

Şekil 3.3.Sağda periferik yüz felci. Hastadan aynı zamanda gözlerini sıkması vedişlerini göstermesi istenmiştir.
Periferik yüz felci, nukleus veya sinirin yolu üzerindeki tümör, iltihap, travma sarkoidoz vb. gibi değişik lezyonlara bağlı olabilir. Klinikte en sık rastlanan periferik yüz felci ise idyopatik tipte olanıdır. Bell felci adını da alır. Sinirin intrakranial bölgede ekstraaksiyal segmentinin muhtemelen viral infeksiyonuna (herpesvirus) bağlı olarak ortaya çıkar. Bir zamanlar, soğukla ilgili olabileceği düşünülerek afrigorik yüz felci adı da verilmiştir. Saatler içinde veya 1-2 günde yerleşir. Başlangıçta kulak arkasında ağrı olabilir. Hızla yerleşen bu tablo hasta ve çevresinde panik yaratır. Fakat prognozu genellikle çok iyidir.
Günler veya haftalar içinde yavaş ve ilerleyici karakterde periferik bir yüz felcini idyopatik fasiyal felç (Bell felci) olarak kabul etmek doğru değildir. Bu durumda diğer etyolojik faktörler aranmalıdır.
MULTİPL SKLEROZ
Felçle karşımıza gelebilecek hastalıklardan biri olan multipl skleroz, santral sinir sisteminde miyelin kılıfın otoimmün harabiyetinden ileri gelen bir hastalıktır. Genç yaşlarda başlar. Periventriküler ak madde, beyinsapı, medulla spinalis ve optik sinirler, demiyelinizasyon plaklarının en sık yerleştiği bölge ve yapılardır. Hemiparezi, paraparezi, monoparezi şeklinde piramidal bulgular sık görülür. Serebellar yolların tutulmasına bağlı dengesizlik, inkoordinasyon, dizartri ve nistagmus da klinik tablonun önemli bir bölümünü oluşturur. Dikkati çeken diğer bulgular arasında optik ve retrobulber nevrit, oküler motor sinir felçlerine bağlı diplopi, çeşitli paresteziler, derin duyu bozuklukları ve sfinkter kusurları sayılabilir.
Tipik bir multipl sklerozun en büyük özelliklerinden biri tablonun iyileşme ve kötüleşme devreleriyle seyretmesidir. Günler içinde yerleşen bir kas zaafı, dengesizlik, diplopi veya görme kaybı haftalar içinde ileri bir düzelme gösterir. Aradan aylar veya yıllar geçince hastalık yeni bir alevlenmeyle tekrar ortaya çıkar. Hastalığın ikinci bir özelliği de her kötüleşme devresinde ortaya çıkan belirtilerin genellikle farklı anatomik yapıların tutulduğunu düşündürecek şekilde dağınık olmasıdır. Örneğin bir optik nevrit tablosunu yıllar sonra beyinsapı lokalizasyonu telkin eden diplopi ve serebellar bulgular izler. Bir süre sonra da piramidal bir paraparezi ve sfinkter kusuru medulla spinalisin hastalandığına işaret eder. Sonuç olarak, her ataktan arta kalan ufak veya büyük sekeller üst üste eklenerek nörolojik bir engellilik tablosu yaratabilir.
POLİOMİYELİT
Ön boynuz hücresinin akut iltihabi bir hastalığıdır (Şekil 3.2). Genellikle ateşli bir devreyi izleyen asimetrik kol ve bacak felçleri görülür. Bazı vakalarda beyinsapındaki motor çekirdeklerin tutulması sonucu yumuşak damak, farinks, larinks ve dil felçleri ortaya çıkabilir. Solunum kaslarının zaafı hayatı tehdit edebilir. Felçler akut yerleşir ve II. motor nöron tipindedir. Yani tendon refleksleri kaybolmuştur, patolojik refleks yoktur, tutulan kaslarda atrofi görülür. Hastalığın önemli bir özelliği duyu kusuru bulunmamasıdır.
POLİNÖROPATİ
Periferik sinirin toksik, metabolik, beslenme bozukluğu, vaskülit, infeksiyon, vb. nedenlerle yaygın ve oldukça simetrik bir şekilde hastalanmasına bağlıdır. Başlıca motor, başlıca duyusal veya mikst nöropatiler vardır. Kas zaafı ekstremitelerin uçlarında belirgindir. Kranial sinirler de tutulabilir. Felç II. motor nöron tipindedir. Refleksler alınmaz, patolojik refleks yoktur. Distal kaslarda atrofi dikkati çeker. Duyu kusuru ellerde eldiven, ayaklarda çorap şeklindedir (Şekil 7.6).
MYASTHENİA GRAVİS
Miyonöral ileti bozukluğuna bağlı olarak kaslarda kolay yorulma ve kuvvetsizlikle karakterizedir. Çift görme, ptoz, çiğneme ve yutma güçlüğü, fonasyon bozuklukları, boyun kaslarında kuvvetsizlik en sık görülen belirtilerdir. Bazen de kol ve bacakların proksimal kaslarını da içine alan genel bir güçsüzlük şeklindedir. Hastalar genellikle sabahları kendilerini daha iyi hissederler. Akşama doğru ise şikayetlerde artma görülür. Bazen de çiğneme ve konuşma başlangıçta rahattır, ama bir süre sonra güçleşir, hastanın söyledikleri anlaşılmaz olur.
Kas güçsüzlüğündeki bu dalgalanmalar güvenilir şekilde tespit edilebilirse tanı bakımından önem taşır. Edrophonium (Tensilon) ve neostigmin (Prostigmine) gibi sinir- kas iletisini kolaylaştıran ilaçların parenteral yoldan verilmesiyle şikayetlerin geçici olarak azalıp kaybolması da tanıya yardım eder (Bakınız: Kas ve Nöromüsküler Kavşak Hastalıkları)
KAS HASTALIKLARI
Kas Distrofileri
Bu gruptaki hastalıkların büyük bölümü herediterve ilerleyici niteliktedir. Atrofi ve kuvvetsizlik simetriktir. Kol ve bacakların genellikle proksimal kaslarını tutar. Bazı tipleri yüz kaslarını da içine alır. Hasta çömeldiği yerden ayağa kalkarken kademeli bir şekilde elleriyle bacaklarına tutunmak zorunda kalır. İki tarafa sallanarak yürür (ördek yürüyüşü). Bazı tiplerinde atrofik kasların yanı sıra hipertrofik görünümlü, fakat fonksiyonel bakımdan yetersiz kas grupları da görülür (psödohipertrofi). Bazı kas distrofilerinde de miyotoni denilen kasın geç ve güç gevşemesi fenomeni görülür. Tenar çıkıntıya çekiçle vurulduğunda bu kas grubu kasılır ve başparmak dik durumda kalır. Tendon refleksleri genellikle normal, bazen azalmıştır. Patolojik refleks yoktur.
Tiroid hastalıklarında ve uzun süre kortikosteroid kullananlarda olduğu gibi, ailesel yönü olmayan miyopatiler de vardır.
Polimiyozit-Dermatomiyozit
Kasın otoimmün kökenli iltihabi hastalıklarıdır. Zaaf burada da başlıca proksimal kaslardadır ve haftalar, aylar içinde artan subakut bir seyir gösterir. Bazı formları kanser ve kollajen doku hastalıklarıyla birlikte görülebilir (Bkz: Kas ve Nöromüsküler Kavşak Hastalıkları).
Gerek kas distrofisi, gerekse polimiyozitleri periferik nöropatilerden ayıran en büyük klinik özelliklerden biri periferik nöropatide duyu kusuru bulunmasıdır.
Periyodik paralizi sendromları, potasyum metabolizması bozukluğuna bağlı, genellikle saatler süren geçici felçlerdir.
Üst motor nöron
 | |
| Motor sistem | |
Üst motor nöronlar (ÜMN), serebral korteks veya beyinsapınınmotor bölgesinde meydana gelen bir tür motor nörondur ve motor bilgisini son ortak ağa taşır. Bunlar hedef kası doğrudan uyarmakla sorumlu değildir. Ana motor nöronlar istemli hareket sağlar, primer motor korteksin katman V içinde uzanır ve Betz hücreleri olarak adlandırılır. Bu sinir hücrelerinin hücre gövdeleri, beyindeki en büyük gövdelerden bazılarıdır ve yaklaşık 100 μmçapındadır.
Beynin frontal lobun en önemli bölgelerinden biri primer motor korteks bölümüdür. Bu bölümdeki pramidal hücreler üst motor nöron olarak adlandırılır. ÜMN lifleri primer motor konteks ucundan çıkar ve omuriliktekispinal sinirin anterior kökü veya spinal sinirin posterior köküne iner. Bu noktada ÜMN ile alt motor nöron sinaps yapar. Bu aksonların her biri çizgili kasın bir lifini donatır.
Bu nöronlar beyniomuriliğe bağlar. Alt motor nöronlar, üst motor nöronlardaki sinir uyartılarınıkaslara iletir. Glutamik asit, sinir uyartılarını üst motor nörondan alt motor nörona iletir.
Sinir ağları[değiştir Tablo 2. Gözden geçirilmiş El Escorial tanı kriterleri (Brooks ve ark., 2000)
ALS tanısı için gerekli olanlar:
A:1 Klinik, elektrofizyolojik veya histopatolojik olarak alt motor nöron tutulumunun kanıtlanması
A:2 Klinik muayene ile üst motor nöron tutulumunun kanıtlanması
A:3 Öykü veya muayene ile belirti ve bulguların bir vücut bölgesi içinde ya da diğer bölgelere ilerleyici özellikte yayılması
Olmaması gerekenler:
B:1 Alt motor nöron ve/veya üst motor nöron tutulumunu açıklayabilecek başka bir hastalığı telkin eden elektrofizyolojik ve histopatolojik veriler
B:2 Var olan klinik ve elektrofizyolojik bulguları görüntüleme yöntemleriyle açıklayabilecek veriler
Bu ilkeler çerçevesinde;
Kesin ALS
- Üç bölgede üst ve alt motor nöron bulguları
Olası ALS
- İki bölgede üst ve alt motor nöron bulgularıyla birlikte en azından bazı üst motor nöron tutulumu bulgularının alt motor nöron tutulumu bulgularının daha üstünde yer alması
Olası ALS-Laboratuvar destekli
- Bir ya da birden çok üst motor nöron tutulumu bulgusu ve EMG ile en az iki bölgede alt motor nöron bulgusuna rastlanması
Mümkün ALS
- Bir bölgede üst ve alt motor nöron bulgularının birlikte olması,
- İki ya da daha çok bölgede üst motor nöron bulgularının olması veya
- Üst motor nöron bulgularının alt motor nöron bulgularının üstünde yer almaksızın, iki bölgede üst ve alt motor nöron bulgularının olması
b. Belirti ve bulgular
ALS’li hastaların bir bölümünde yakınma ve belirtiler bulber bölgeden, diğer bir bölümünde ise taraflardan başlar. Bir çok hastada ilk göze çarpan lokal zaaf ve atrofidir. Hastalığın başlangıcında bazı hastalar özellikle gece belirgin olan kramplardan yakınır. Kramplara fasikülasyonlar da eşlik edebilir. Fasikülasyonlar tek ya da birkaç kas grubuna lokalize olabileceği gibi tek bir ekstremiteyi etkileyebilir, tüm vücuda yayılabilir. Bulber başlangıçlı hastalarda ilk yakınma genellikle dizartridir, daha nadir olarak da disfajidir. Bulber tutulumda alt fasyal zaafın da katkıda bulunduğu nazone bir konuşma ve spastik dizartri karışımının, yani alt ve üst motor nöron tutulumunun bulguları göze çarpar. Hastanın ilk fark ettiği ve dile getirdiği yakınma ‘ses değişikliği’ dir. Bu tabloya aynı anda başlayan taraf zaafı eşlik edebileceği gibi, bulber belirti ve bulguların başlamasından aylar sonra da ortaya çıkabilir. Dilde zaaf ve atrofi, özellikle dil ağız içindeyken gözlenmesi uygun olan fasikülasyonların varlığı, boyun fleksiyon zaafı tanı koydurucudur. Orbikülaris oris zaafına bağlı ağız kapama güçlüğü, yumuşak damak fonasyonla iyi kalkmasa bile farenks refleksinin kaybolmaması genellikle sık görülen belirtilerdir. Ayrıca çene refleksinin varlığı da araştırılmalıdır. Solunum kaslarının tutulumu bulber başlangıçlı ALS’de değişkendir. Üstte sözü edilen alt fasyal tutulumun sonucu olarak ağız kapamadaki zaaf nedeniyle hastaların vital kapasitelerinin (solunum fonksiyon testi) değerlendirilmesi sağlıklı bir şekilde yapılamayabilir.
Taraflardan başlayan ALS’de adından da anlaşılacağı gibi kol ya da bacaklarda, genellikle asimetrik olan zaaf ve atrofi ortaya çıkar. Zaman içinde kranyal sinir tutulumu da tabloya eklenir. Hastaların %10-15 kadarı hastalığın son evresine kadar bir miktar dizartri ve disfajileri olsa da konuşma yetilerini kaybetmezler. Buna karşılık erken evrede solunum yetmezliği gelişen hastalar da görülebilir. Bazı hastalar uzun bir süre, tanı açısından zorluk yaratabilecek, üst motor nöron bulguları olmaksızın sadece taraf zaafı ve atrofiyle kendini gösteren klinik özellikler sergileyebilirler (psödo-polinevritik form). Bu durumda en iyi tutum ayırıcı tanıda yer alan hastalıkları dışladıktan sonra klinik izlemdir.
Primer lateral skleroz (PLS) ilerleyici üst motor nöron tutulumuyla giden bir tablodur. Bu tür bir klinik formda başlayabilen ALS tabloları olabileceğinden tanı açısından şaşırtıcı olabilir. Genel eğilim 3 yıl PLS tablosuyla giden durumda bu tanıda karar kılmaktır. PLS’nin prognozu ALS ye göre çok daha iyidir.
ALS’de okülomotor tutulum, sfinkter kusuru, otonomik ve duysal belirtiler genellikle görülmez. Kognitif tutulum hastalığın başlangıcında rastlanan bir özellik olmamasına rağmen ALS-demans sendromunda (tüm ALS hastalarının %5’i) demans önde giden bir bulgudur.
c. Ayırıcı tanı
ALS’nin ayırıcı tanısında yer alan başlıca klinik tablo ve sendromlar Tablo 3’de yer almaktadır.
Tablo 3. ALS’nin ayırıcı tanısı
Klinik tablo / sendrom
Bulgular/ayırıcı tanı
Kafatabanı- kranyoservikal bileşke lezyonları
Bulber tutulum+uzun traktus bulguları
(MR ve/veya BT ile ayırıcı tanı yapılır)
Servikal miyelopati
İlerleyici zaaf+asimetrik AMN bulguları
(Radiküler tipte ağrı, bulber tutulum yoktur. MR’da spinal kök basısı bulguları olur-en çok bu tablo ile karışır)
Sirengomiyeli
ÜMN+AMN bulguları, tipik duyusal bulgular (Spinal MR’la tanı konur, ALS’den ayrılır)
İnklüzyon cisim miyoziti
İlerleyici zaaf+bulber bulgular+solunum kaslarının tutulumuna bağlı solunum yetmezliği
(EMG ve kas biyopsisiyle ayırıcı tanı yapılır)
Kramp/fasikülasyon/miyokimi
Kramplar, bazı durumlarda zaafın da eşlik ettiği sendromları fasikülasyon ve kasılmalar, Isaac’s Sendromu (EMG ve VGKC antikorları ile tanı konur)
Multifokal motor nöropati
Fokal asimetrik başlar, sadece AMN bulguları (EMG de motor sinirlerde ileti bloğu, IVIg ile tedaviye yanıt verir)
Kennedy Hastalığı
Erkekleri tutar, yavaş ilerleyici bulber+taraf (X’e bağlı bulbo spinal atrofi) zaafı (Aile öyküsü + hafif duysal nöropati+genetik test-CAG tekrar artışı- ile tanı konur)
ÜMN: üst motor nöron, AMN: alt motor nöron, MR: manyetik rezonans, VGKC: voltaja bağlı potasyum kanalı.
Tablo 3’de belirtilen hastalıklar dışında yer alan, ALS’yi taklit edebilecek ya da ALS ile karışabilecek, daha nadir olarak gündeme gelen fakat literatürde yer alan bazı klinik tablolardan da söz etmek gerekmektedir. İnfeksiyona ya da başka etyolojik faktörlere bağlı bu hastalıklardan bazıları ilaçla tedaviye cevap verdiği için hastanın klinik tutulumuna, laboratuvar bulgularına göre ayırıcı tanıda yer almalıdır. Bunlardan başlıcaları HTLV1 miyelopatisi, HIV infeksiyonu, poliomiyelit, Lyme hastalığı ve kansere bağlı durumlardır. HTLV1 miyelopatisinde bilindiği gibi yavaş ilerleyici, sfinkter kusurunun da eşlik ettiği spastik paraparezi ortaya çıkmaktadır. Nadir olarak ALS’ye benzer bir tabloya neden olduğu da yazılmıştır. Bu tabloda dil ve taraflarda fasikülasyon ve atrofi, piramidal sendrom, EMG’de de yaygın denervasyon bulguları bulunur. Sfinkter kusurunun da eşlik ettiği bu klinik özelliklere sahip 2 hastada yapılan otopside ALS’ye özgü histopatolojik bulgulardan çok inflamasyona rastlanmıştır. ALS ile arasında ilişki kurulan diğer infeksiyöz durum HIV ile olandır. HIV infeksiyonu ve ALS sendromu olan bir hastanın anti-viral tedaviye cevap verdiği görülmüştür. Buna rağmen HIV’in ALS’ye benzer tablolarda patojenik faktör olduğunu söylemek için elde kanıt yoktur. Bununla birlikte HIV infeksiyonu açısından risk grubunda olan ALS’li hastalarda HIV serolojisine bakılmalıdır. Polio infeksiyonu aşısına rağmen halen dünyada en sık rastlanan motor nöron hastalığıdır. Poliodan yıllar sonra ortaya çıkan, stabil giden ön boynuz hastalığının kötüleşmesiyle karakterize post-polio sendromu ALS ile karışabilir. Hastanın öz geçmişindeki polio öyküsü, çok yavaş progresyon, ayrıca ÜMN bulgularının bulunmayışı ile ALS den ayrılır. Lyme hastalığının ilerleyici motor nöron hastalığına yol açtığı bildirilmiştir. Bir olgu sunumu şeklinde sunulan tipik ALS tablosu gösteren hastanın laboratuvar bulguları çok fazla desteklemese de (BOS proteini normal, hücre yok, sadece oligoklonal bantlarda pozitiflik) Lyme hastalığı açısından endemik bir bölgede yaşadığı için Lyme’a özgü antibiyotik tedavisiyle tamamıyla düzeldiği bildirilmiştir. ALS’yi taklit edebilecek diğer tablolar paraneoplastik sendromlardır. Bazı hastalarda anti-nöronal antikorların varlığı da gösterilmiştir. Bunun dışında Hodgkin ve Non_Hodgkin Lenfoma, makroglobulinemi, miyelom ve POEMS’le de birlikte bulunabileceğini gösteren olgu bildirimleri vardır. Kanser varlığının ALS’nin ortaya çıkmasında etyolojik faktör olabileceğini kanıtlayan kesin bulgular olmasa da, kansere yönelik tedaviyle gerileyebilen ALS benzeri tablolar olduğundan, bu durum göz önünde bulundurulmalıdır.
c. Tanı yöntemleri
ALS için özgün bir tanı yöntemi ya da laboratuvar testi yoktur. Genel olarak klinisyen ayırıcı tanıda yer alan, ALS sendromuna yol açabilecek, özellikle de tedavi edilebilecek hastalıkların ortaya konması için gerekli olan testleri istemelidir. Elektrofizyolojik testler (sinir ileti çalışmaları ve iğne EMG’si) yine de en önemli araştırma yöntemidir. Rutinde istenen kan testleri (tam kan sayımı, sedimentasyon, CPK, elektrolit ve karaciğer enzimleri gibi) ve kranyal ya da spinal MR dışında klinik tabloya göre diğer başka testler de istenebilir (ayrıntısı Tablo 4’ de verilmiştir).
Tablo 4. Rutin incelemeler dışında, klinik tabloya göre istenebilecek testler
1- Kas biyopsisi
2- B12-Folat düzeyleri
3- Kan gazları
4- Protein elektroforezi, immunfiksasyon yöntemiyle serum immunelektroforezi
5- Anti-nöronal antikorlar
6- Ant-gangliozid antikorları (IgM GM1)
7- Tümör belirteçleri
8- Toksinler için kan ve/veya idrar tahlili (kurşun, manganez)
9- HIV, HTLV1 serolojisi
10- Lyme hastalığı serolojisi
11- Heksozaminidaz düzeyi
12- Genetik test (SOD1, TARDBP, FUS, VCP, , SSTm1, OPTN, PFN1, UBQLN2)
Tedavi Yaklaşımları
ALS’nin bugün için geçerli tedavisi yoktur. Hastalığın etyopatogenezini aydınlatmaya yönelik birçok araştırma var olmasına rağmen, yapılan çalışmalar hastalığı “iyileştirme” yönünde olumlu sonuç vermemiştir. Günümüzde üstünde yoğunlaşılan tedavi yaklaşımlarının bir bölümü mutant SOD1’in neden olduğu motor nöron dejenerasyonunun oluş mekanizmasını model almıştır. SOD1 transgenik fareler üzerinde çalışmalar başladıktan sonra, günümüze dek, ayrıca tanımlanan ALS genlerinden TARDBP, FUS, UBQLN2, VAPB için de fare modelleri geliştirilmiştir. Bir bölüm çalışma da motor nöron dejeneresansına (üst ve alt motor nöron) kadar geçen süreçteki etapları tek tek gözden geçirip, bu aşamalara müdahale etmeyi amaçlamaktadır. Ayrıca direkt olarak motor nöronu korumayı hedefleyen çalışmalar da vardır. Nöronal inklüzyonlar, mitokondriyal disfonksiyon, mikroglia aktivasyonu
gibi hastalık sürecinde ortaya çıktığı kanıtlanan patolojik mekanizmalara yönelik çalışmaların varlığı da bilinmektedir. ALS tedavisi için, etkisi kısıtlı da olsa, geçerli olduğu bilinen Riluzole motor nöron ölümüne neden olduğu kanıtlanan eksitotoksisite teorisi sonucunda geliştirilmiştir. Riluzole sodyum ve yüksek-voltajlı kalsiyum kanal blokajı yanında glutamat reseptör blokajı yaparak etkisini göstermektedir. Yaşam süresini 2-3 ay uzattığı, özellikle bulber başlangıçlı ve başlangıç yaşı erken olanlarda daha etkili olduğu bilinmektedir. İyi tolere edilebilen, sadece karaciğer fonksiyon testlerinin takibini gerektiren bir ajandır. Son yıllarda adından söz ettiren ve 2017 yılında FDA onayını almış Edaravone ise ümit vaat eden bir ilaç olarak sunulmasına rağmen, kısa bir çalışma sonucunda (6 ay), etkinliği küçük bir grup hastada gösterilmiştir. Etkisini Riluzole gibi oksidatif stresi azaltarak yapmaktadır. İntravenöz yoldan 28 günlük bir döngüde üst üste 14 ila 10 gün uygulanması pratik açıdan zorluklar yaratmaktadır. Öteden beri nörodejeneratif hastalıklar için söz konusu edilen kök hücre tedavisi son yıllarda ALS için de adından oldukça söz ettirmektedir. Hastalara uygulanabilmesi için daha çok araştırma ve çalışma yapılması gerekmektedir. Embriyonik kök hücreler in vitro olarak motor nöron benzeri hücrelere dönüşmektedir. Bu çalışmalar hayvan deneyi düzeyinde olumlu sonuçlar verse de insanlara uygulamak ve olumlu sonuçlarını görmek için zamana ihtiyaç vardır. Daha çok kemik iliği gibi nöral dokuya da dönüşme yeteneği olan multipotent projenitör hücrelerin kullanıldığı çalışmalar gelecek vaat edebilir. Diyafram kasının denervasyonu solunum yetmezliğine yol açan başlıca etkenlerden biri olduğu savından hareketle hayata geçirilen “diyafram pili” uygulaması başarısızlıkla sonuçlanmış, ALS’de yaşam süresini uzatmadığı sonucuna varılmıştır.
Süregiden deneysel tedavi çalışmalarından bazıları şunlardır: Arimoclomol (“heat shock” protein indükleyicisi-hücre koruyucu olabilir), gen tedavisi (adenovirüs aracılı hayvan çalışmalarının olumlu sonuçlar vermesiyle insan çalışmaları başlatılmıştır, bir diğer gen tedavisi, “antisense oligonükleotid”ler aracılığıyla mRNA’yı etkileyerek SOD1 ve C9ORF72 mutasyonlu hastalara uygulanma aşamasındadır), Tamoxifen (çalışma sonlandı, etkinliği bilinmiyor), Tocilizumab (ilk sonuçların olumlu olduğu bildirildi), Lityum (daha önce çalışması yapıldı, başarısız olduğu söylenmesine rağmen hasta grubunun özellikleri yeniden gözden geçirilerek tekrar denenecek).
ALS’de Bakım
ALS’de, göz kasları hariç hemen tüm istemli kasları tutan ve atrofiye yol açan, bu kötü prognozlu, ağır kas hastalığının henüz tedavi olanağı bulunmadığından bakım (management) büyük önem taşımaktadır. ALS’nin eğer yardımcı solunum araçları kullanılmazsa, ortalama 3-4 yıl içinde ölüme götürdüğü bilinmektedir.
Hastaya Tanıyı Bildirmek
Ciddi bir sorundur, çok kötü bir prognoza sahip olan böyle bir hastalığı, o hastalığı taşıyan kimseye açıklamanın doğru olup olmadığı tartışmalıdır. Bu sorunun cevabı, toplumların kültürel özelliklerine göre değişmektedir. Birçok batı ülkesinde hastalıkla ilgili gerçekler hastaya açıklanmaktadır. Bu, olağan ve beklenen bir davranışken, bizim ülkemizde ise hastalar çoğunlukla böyle bir gerçekle yüzleşmeye hazırlıklı olmayabilmektedir. Ülkemizde, nörologlar hastaya genellikle söz konusu hastalığın ciddi olduğunu, uzun sürebileceğini söylemekte, ancak birkaç yıl içinde öldürücü olabileceğini genellikle açıklamamaktadır. Bunu uygun bir dille aile bireylerine söylemeyi tercih etmekteyiz.
Bakım İlkeleri
ALS hastasının gerektiği gibi bakımı, her şeyden önce bu konuda ciddi bir deneyimin varlığını ve mültidisipliner yaklaşımı gerektirmektedir. Hastalık semptomlarının kontrolü, solunum ve beslenme yetersizliği ile baş edebilmek, palyatif bakım, öncelikli direktifler (advance directive), ötenazi, profesyonel ev vizitleri ve bakımevi (hospice) konuları bu bölümde ayrı ayrı işlenecektir. Başlangıçta şunu belirtmek çok yerinde olur: ALS hastasının bakımı ancak birçok disiplinden profesyonelin bir yapılanma içinde, birlikte hareket etmesiyle gerçekleştirilebilir. Bu çok yönlü bakımın sadece nörolog tarafından yürütülmesi düşünülemez. Nörolog, ekibin tanı koyan, var olan ilaç tedavisini düzenleyecek ve ekibe öncülük edecek kişi olabilir. Bakım ekibinde tıbbın değişik disiplinlerinden elemanlar yer alır. Bunları hemşire, fizyoterapist, ortopedist, diyetisyen, sosyal hizmet uzmanı, solunum terapisti, konuşma terapisti, psikolog olarak sıralayabiliriz. Gelişmiş ülkelerde ALS hastaları tüm bu disiplinlerden bir araya gelen uzman kişiler tarafından birlikte görülmekte ve izlenmektedir. Böyle bir bakımı gerçekleştirmek ancak iyi bir organizasyonla mümkün olabilir. Tabii, en ideal yapılanma, multidisipliner hizmet veren bir hastanenin kurulması ile gerçekleştirilebilir. Bunun örnekleri batı ülkelerinde bulunmaktadır. Böylece bir ALS hastası için ihtiyaç duyulacak nörolog, solunum terapisti, konuşma terapisti, fizyoterapist, meşguliyet terapisti, palyatif bakım uzmanı, diyetisyen bir arada bulunmaktadır. Eğer bakımda rol alacak uzman kişiler ayrı, hele birbirinden coğrafi olarak uzak bölümlerde yer alıyorlarsa, onlardan yararlanmak hasta için hiç de kolay değildir. Bizim ülkemizde böyle bir organizasyon ve yapılanma yoktur. Tüm ihtiyaçları karşılayacak merkezler de mevcut değildir.
ALS hastası hastalığın ileri aşamalarında başlıca iki sorunla karşılaşır:
1) Solunum, 2) Beslenme yetersizliği;
Solunum
Solunum kasları ve diyafram zayıfladığı zaman hastada sabahları başağrıları, iştahsızlık, uyku düzensizliği, halsizlik, letarji gibi belirtiler baş gösterir. Diyafram zayıflayınca özellikle yatar durumda solunum yetersizliği ortaya çıkar. Böyle bir durumda solunum terapisti spirometre ile solunum ölçümleri yapmalıdır. Vital kapasitenin düştüğü tespit edilince, hastaya bir solunum aleti ile ağız ve burundan maske ile hava verme gereği ortaya çıkar. Bu tedavi non-invazif ventilasyon olarak isimlendirilmektedir. Böyle bir hastanın yakından izlenmesi, aletin kullanım zamanları ve sürelerinin tayini belirlenmelidir. Süreç içinde solunum yetersizliği non-invazif yöntemle kontrol edilemeyecek duruma gelebilir. O zaman trakeostomi yapılmalıdır. Bazı ülkelerde trakeostomiden mümkün olduğu kadar kaçınılmaktadır. Bu müdahale ile hastanın kolaylıkla “locked-in” durumuna girebileceği gerekçesi, bu çekingenliğe yol açmaktadır. Trakeostomili ALS hastaya bir önceki durumuna göre daha yakın bir ilgi ve bakım gerekir.
Beslenme ve Diyet Düzenlemesi
ALS hastasının beslenmesi çok önemlidir. Yutma güçlüğü gösteren hastada dikkat edilmesi gereken durumlar vardır. Salata, çiğ sebze, kuru bisküvi, sulu çorba, kuru gıdalar, sert gıdalar- ceviz, fındık gibi-, baharatlı yemekler, kılçıklı sebzelerden kaçınmalıdır. Beslenme sıklığını arttırıp miktarı azaltmak bir çare olabilir. İyi pişmiş sebze ve kesilmeye elverişli hale gelmiş et, koyu çorba, püre daha kolay yutulabilir. Su yerine gazozlu, gazlı içecekler tercih edilir, ya da suyun kıvamını koyulaştırıcı ek ajanlar suya karıştırılmalıdır. Gıda cinsinin hastalık prognozunu etkilemesi söz konusu değildir, yine de proteinden zengin karbonhidratlı yiyecekler verilmelidir.
ALS sıklıkla bulber kasları tuttuğu için hastanın çiğnemesi, yutması bozulmakta, beslenemez duruma gelmekte ve hızla kilo kaybetmektedir. Bu durumda onu başka bir yoldan beslemek zorunluluğu ortaya çıkmaktadır. Bu;
1) Nazogastrik tüp yolu ile yapılabilir, ancak bu uygulama uzun süreli olamaz
2) En radikal çözüm PEG- perkütan endoskopik gastrostomidir. Yani endoskopi desteği ile karın duvarında yapılacak bir insizyonla bir tüp mideye yerleştirilir ve hasta bu yolla beslenir. ALS hastalarında sıklıkla bir zorunluluk olarak ortaya çıkmaktadır. Vital kapasite % 50’ye düşmeden önce yapılması tercih edilmelidir. PEG de elbette deneyimli eller tarafından yapılmalı ve hasta dikkatle izlenmelidir.
Fizyoterapi
Hasta bakımında fizyoterapistlerin rolü, günlük aktiviteyi değerlendirmek, mobiliteyi sağlamak gerekiyorsa bazı aletler kullanmak, tuvalet ve banyo ihtiyaçlarının giderilmesi için evde gerekli fiziki düzenlemeleri yapmaktır. Kontraktürleri önlemek üzere egzersiz programları yapmak, bunlara ek olarak solunum egzersizleri uygulamak, yürümeyi sağlamak için gerekiyorsa baston ve ortez aletleri kullanmak doğru olacaktır. ALS’li hastalara kas güçlendirici aktif fizyoterapi önerilmemektedir.
İletişim ve Konuşma
ALS hastası konuşamaz kendini ifade edemez hale gelebilir. Bu durumda onun iletişim sağlayabilmesi için uygulanacak çeşitli yöntemler vardır. En basiti harflerden oluşan bir tabloda bir ışıkla harf seçip kelimeler oluşturarak kendini ifade etmesidir. Tuşlara basılınca kelimeler çıkaran sesli konuşma aletleri bulunmaktadır. Bilgisayarı eğer eller güçsüzse göz hareketleri ile yöneterek, ekrandaki klavyeyi kullanıp mesaj verme olanağını sağlayan ileri teknoloji de mevcuttur.
Psikiyatrik Destek
Hastaların bir bölümünde kognitif bozukluklar, uyum zorlukları görülebilir, anksiyete gelişebilir. Bu aşamada psikiyatr ve/veya psikolog desteği gerekebilir ve hastaya anti-depresan tedavi başlanabilir. Öte yandan ağır bir hastanın bakımını yapan, onunla yaşayan aile bireylerinin de psikolojik desteğe gereksinimi olabilir. Bazen bakım görevi bir günde 24 saate yaklaşabilir. Bunun ağır bir yük olduğu kuşku götürmez. Mental, fiziksel, psikolojik sorunlar yaratan bir durumdur. Bakım verenlerin hastaya büyük bir özveri ile bakarken stres içine girmeleri mümkündür. Gelişmiş ülkelerde gönüllülerden oluşan destek grupları önemli hizmetler vermektedir. Hastaları ziyaret ederek moral vermekte, bakıcılarına destek olup, sorunları ve çareleri paylaşmaktadırlar.
Palyatif Bakım
Hafifletici çare gibi ifade edilecek bu yaklaşımda tedavi edemediğimiz ALS hastalarında semptomları olabildiğince kontrol edebilmek, hastayı rahat ettirmek büyük önem taşımaktadır. Örneğin hastada kramplar rahatsız edici olabilir. Bunun için karbamazepin, baklofen kullanılabilir. Hastanın yakındığı fasikülasyonlara beta blokerler, karbamazepin, magnezyum yararlı olabilir. Bazı hastalarda hipersalivasyon gelişir, atropin damlası ve amitriptilin ile kontrol altına alınabilir. Bazen botulinum toksini uygulamasına kadar gitmek gerekebilir. Bütün bu şikayet ve semptomları yönetebilecek, terminal dönem bakımı konusunda uzmanlaşmış doktor ve hemşirelerin oluşturduğu ekiplere gereksinim vardır ve palyatif bakım da bir uzmanlık dalı haline gelmektedir. Kanserli hastalarla başlayan bu gelişme ALS gibi ağır seyreden, ölüme götüren hastalarda da uygulanmaktadır. Hastanın son dönemini olabildiğince acısız, ağrısız geçirebilmesi çok önemlidir. Bu uzman kişiler ağrı, anksiyete, solunum yetersizliği, uyku düzensizliği, salya akması, psikolojik bozukluklar gibi çeşitli semptomların kontrolü için gerekli olanları yapmaktadırlar. Terminal dönemde morfin solunum baskılaması yapsa da sıkça kullanılmaktadır. Ötenazi bu hastalar için gündemde olan bir sorundur. Ancak bugün için sadece Hollanda’ da yasal bir yöntem olarak kullanılmaktadır.
Öncelikli Direktifler (Advance Directives)
Bu da ALS bakımında çok ciddi bir şekilde ele alınan ama bizim çok yakın olmadığımız bir kavramdır. Peşin ya da öncelikli direktifler olarak tercüme edebiliriz. Hastanın ilerleyen hastalığının, güçsüzlüğünün ileri bir aşamasında isteklerini ifade edemeyecek bir duruma geldiğinde bu döneme ait istediklerini ve reddettiklerini yazılı olarak belirtmesi anlamına gelmektedir. Hasta tedavilerin bazılarını reddedebilir ancak tıbbi ve bilimsel olmayan bir tedavi isteme hakkı yoktur. Bilinci kapandığı zaman uygulanacak temel bakım tedbirlerini (ısıtma, beslenme) reddedemez ya da ölümü çabuklaştıracak ilaç isteyemez. Spesifik bir tedavi isteğinde bulunamaz, ancak örneğin, trakeostomi istemediğini söyleyebilir. Hastanın peşin (öncelikli) direktif belgeleri imzalayabilmesi için mental kapasitesinin yeterli ve 18 yaşından büyük olması gerekmektedir. Hasta fikrini değiştirebilmekte ve imzaladığı belgeyi yeniden düzenleyebilmektedir.
Alternatif Tedavi
Bilimsel, konvansiyonel tedavilerin dışındaki tedavi girişimleri bu adla anılmaktadır. Doğal çareler, bazı otlar, bitkisel tedaviler güvenli olmayabilir. Bir hekimin görevi sadece olumlu etkisi bilimsel yöntemlerle ispatlanmış olan ilaçları kullanmaktır. Bu tür kanıtların bulunmadığı maddeleri, otları “alternatif tedavi” adı altında kullanmak doğru olamaz. Bilimsel mantığı kullanamayan ve bir umut ihtiyacı içinde olan hastalar bu tedavileri kolaylıkla benimseyebilirler. Yazık ki böyle bilim dışı öneri ve uygulamalar yurdumuzda oldukça yaygındır ve neredeyse denetimsizdir. Yine yararlı olduklarına dair hiç bir kanıt bulunmayan refleksoloji, bioenerji, homeopati, magnetik yatak, akupunktur gibi tedaviler geniş bir uygulama alanı bulmakta ve bazı hekimlerce kullanılmaktadır. Bir hastalıkta bir ilacın etkinliği çok defa yıllar süren çalışma, araştırma ve denemelerle ortaya çıkabilir. Bir ilacın güvenilirliği ve etkinliği hayvan deneylerinden sonra yeterli sayıdaki hasta grupları ile yapılan çift kör randomize, kontrollü çalışmalar sonunda saptanabilir. Bu ciddi hastalık için tedavi çalışmaları aralıksız sürmekle birlikte, günümüzde uygulanacak en doğru yöntem hastalar için mümkün olan en iyi bakım olanaklarını yaratabilmek ve yaşam kalitesini yükseltmektir.
KAYNAKLAR
1. Leigh PN. Amyotrophic Lateral Sclerosis. İçinde: Eisen AA, Shaw P (Eds). Motor Neuron Disorders and Related Diseases. Handbook of Neurology Vol 82.Amsterdam, Elsevier 2007: 249-278
2. Brown R, Swash M, Psinelli P (Eds). Amyotrophic Lateral Sclerosis. 2nd Ed. London, Informa-healthcare, 2006
3. https://www.uptodate.com/contents/search-ALS. Disease-modifying treatment of amyotrophic lateral sclerosis. Nestor Galvez-Jimenez, Namita A Goyal, Merit E Cudkowicz. Şubat 21, 2020.
nest...
Tablo 2. Gözden geçirilmiş El Escorial tanı kriterleri (Brooks ve ark., 2000)
ALS tanısı için gerekli olanlar:
A:1 Klinik, elektrofizyolojik veya histopatolojik olarak alt motor nöron tutulumunun kanıtlanması
A:2 Klinik muayene ile üst motor nöron tutulumunun kanıtlanması
A:3 Öykü veya muayene ile belirti ve bulguların bir vücut bölgesi içinde ya da diğer bölgelere ilerleyici özellikte yayılması
Olmaması gerekenler:
B:1 Alt motor nöron ve/veya üst motor nöron tutulumunu açıklayabilecek başka bir hastalığı telkin eden elektrofizyolojik ve histopatolojik veriler
B:2 Var olan klinik ve elektrofizyolojik bulguları görüntüleme yöntemleriyle açıklayabilecek veriler
Bu ilkeler çerçevesinde;
Kesin ALS
- Üç bölgede üst ve alt motor nöron bulguları
Olası ALS
- İki bölgede üst ve alt motor nöron bulgularıyla birlikte en azından bazı üst motor nöron tutulumu bulgularının alt motor nöron tutulumu bulgularının daha üstünde yer alması
Olası ALS-Laboratuvar destekli
- Bir ya da birden çok üst motor nöron tutulumu bulgusu ve EMG ile en az iki bölgede alt motor nöron bulgusuna rastlanması
Mümkün ALS
- Bir bölgede üst ve alt motor nöron bulgularının birlikte olması,
- İki ya da daha çok bölgede üst motor nöron bulgularının olması veya
- Üst motor nöron bulgularının alt motor nöron bulgularının üstünde yer almaksızın, iki bölgede üst ve alt motor nöron bulgularının olması
b. Belirti ve bulgular
ALS’li hastaların bir bölümünde yakınma ve belirtiler bulber bölgeden, diğer bir bölümünde ise taraflardan başlar. Bir çok hastada ilk göze çarpan lokal zaaf ve atrofidir. Hastalığın başlangıcında bazı hastalar özellikle gece belirgin olan kramplardan yakınır. Kramplara fasikülasyonlar da eşlik edebilir. Fasikülasyonlar tek ya da birkaç kas grubuna lokalize olabileceği gibi tek bir ekstremiteyi etkileyebilir, tüm vücuda yayılabilir. Bulber başlangıçlı hastalarda ilk yakınma genellikle dizartridir, daha nadir olarak da disfajidir. Bulber tutulumda alt fasyal zaafın da katkıda bulunduğu nazone bir konuşma ve spastik dizartri karışımının, yani alt ve üst motor nöron tutulumunun bulguları göze çarpar. Hastanın ilk fark ettiği ve dile getirdiği yakınma ‘ses değişikliği’ dir. Bu tabloya aynı anda başlayan taraf zaafı eşlik edebileceği gibi, bulber belirti ve bulguların başlamasından aylar sonra da ortaya çıkabilir. Dilde zaaf ve atrofi, özellikle dil ağız içindeyken gözlenmesi uygun olan fasikülasyonların varlığı, boyun fleksiyon zaafı tanı koydurucudur. Orbikülaris oris zaafına bağlı ağız kapama güçlüğü, yumuşak damak fonasyonla iyi kalkmasa bile farenks refleksinin kaybolmaması genellikle sık görülen belirtilerdir. Ayrıca çene refleksinin varlığı da araştırılmalıdır. Solunum kaslarının tutulumu bulber başlangıçlı ALS’de değişkendir. Üstte sözü edilen alt fasyal tutulumun sonucu olarak ağız kapamadaki zaaf nedeniyle hastaların vital kapasitelerinin (solunum fonksiyon testi) değerlendirilmesi sağlıklı bir şekilde yapılamayabilir.
Taraflardan başlayan ALS’de adından da anlaşılacağı gibi kol ya da bacaklarda, genellikle asimetrik olan zaaf ve atrofi ortaya çıkar. Zaman içinde kranyal sinir tutulumu da tabloya eklenir. Hastaların %10-15 kadarı hastalığın son evresine kadar bir miktar dizartri ve disfajileri olsa da konuşma yetilerini kaybetmezler. Buna karşılık erken evrede solunum yetmezliği gelişen hastalar da görülebilir. Bazı hastalar uzun bir süre, tanı açısından zorluk yaratabilecek, üst motor nöron bulguları olmaksızın sadece taraf zaafı ve atrofiyle kendini gösteren klinik özellikler sergileyebilirler (psödo-polinevritik form). Bu durumda en iyi tutum ayırıcı tanıda yer alan hastalıkları dışladıktan sonra klinik izlemdir.
Primer lateral skleroz (PLS) ilerleyici üst motor nöron tutulumuyla giden bir tablodur. Bu tür bir klinik formda başlayabilen ALS tabloları olabileceğinden tanı açısından şaşırtıcı olabilir. Genel eğilim 3 yıl PLS tablosuyla giden durumda bu tanıda karar kılmaktır. PLS’nin prognozu ALS ye göre çok daha iyidir.
ALS’de okülomotor tutulum, sfinkter kusuru, otonomik ve duysal belirtiler genellikle görülmez. Kognitif tutulum hastalığın başlangıcında rastlanan bir özellik olmamasına rağmen ALS-demans sendromunda (tüm ALS hastalarının %5’i) demans önde giden bir bulgudur.
c. Ayırıcı tanı
ALS’nin ayırıcı tanısında yer alan başlıca klinik tablo ve sendromlar Tablo 3’de yer almaktadır.
Tablo 3. ALS’nin ayırıcı tanısı
Klinik tablo / sendrom | Bulgular/ayırıcı tanı |
Kafatabanı- kranyoservikal bileşke lezyonları | Bulber tutulum+uzun traktus bulguları (MR ve/veya BT ile ayırıcı tanı yapılır) |
Servikal miyelopati | İlerleyici zaaf+asimetrik AMN bulguları (Radiküler tipte ağrı, bulber tutulum yoktur. MR’da spinal kök basısı bulguları olur-en çok bu tablo ile karışır) |
Sirengomiyeli | ÜMN+AMN bulguları, tipik duyusal bulgular (Spinal MR’la tanı konur, ALS’den ayrılır) |
İnklüzyon cisim miyoziti | İlerleyici zaaf+bulber bulgular+solunum kaslarının tutulumuna bağlı solunum yetmezliği (EMG ve kas biyopsisiyle ayırıcı tanı yapılır) |
Kramp/fasikülasyon/miyokimi | Kramplar, bazı durumlarda zaafın da eşlik ettiği sendromları fasikülasyon ve kasılmalar, Isaac’s Sendromu (EMG ve VGKC antikorları ile tanı konur) |
Multifokal motor nöropati | Fokal asimetrik başlar, sadece AMN bulguları (EMG de motor sinirlerde ileti bloğu, IVIg ile tedaviye yanıt verir) |
Kennedy Hastalığı | Erkekleri tutar, yavaş ilerleyici bulber+taraf (X’e bağlı bulbo spinal atrofi) zaafı (Aile öyküsü + hafif duysal nöropati+genetik test-CAG tekrar artışı- ile tanı konur) |
ÜMN: üst motor nöron, AMN: alt motor nöron, MR: manyetik rezonans, VGKC: voltaja bağlı potasyum kanalı.
Tablo 3’de belirtilen hastalıklar dışında yer alan, ALS’yi taklit edebilecek ya da ALS ile karışabilecek, daha nadir olarak gündeme gelen fakat literatürde yer alan bazı klinik tablolardan da söz etmek gerekmektedir. İnfeksiyona ya da başka etyolojik faktörlere bağlı bu hastalıklardan bazıları ilaçla tedaviye cevap verdiği için hastanın klinik tutulumuna, laboratuvar bulgularına göre ayırıcı tanıda yer almalıdır. Bunlardan başlıcaları HTLV1 miyelopatisi, HIV infeksiyonu, poliomiyelit, Lyme hastalığı ve kansere bağlı durumlardır. HTLV1 miyelopatisinde bilindiği gibi yavaş ilerleyici, sfinkter kusurunun da eşlik ettiği spastik paraparezi ortaya çıkmaktadır. Nadir olarak ALS’ye benzer bir tabloya neden olduğu da yazılmıştır. Bu tabloda dil ve taraflarda fasikülasyon ve atrofi, piramidal sendrom, EMG’de de yaygın denervasyon bulguları bulunur. Sfinkter kusurunun da eşlik ettiği bu klinik özelliklere sahip 2 hastada yapılan otopside ALS’ye özgü histopatolojik bulgulardan çok inflamasyona rastlanmıştır. ALS ile arasında ilişki kurulan diğer infeksiyöz durum HIV ile olandır. HIV infeksiyonu ve ALS sendromu olan bir hastanın anti-viral tedaviye cevap verdiği görülmüştür. Buna rağmen HIV’in ALS’ye benzer tablolarda patojenik faktör olduğunu söylemek için elde kanıt yoktur. Bununla birlikte HIV infeksiyonu açısından risk grubunda olan ALS’li hastalarda HIV serolojisine bakılmalıdır. Polio infeksiyonu aşısına rağmen halen dünyada en sık rastlanan motor nöron hastalığıdır. Poliodan yıllar sonra ortaya çıkan, stabil giden ön boynuz hastalığının kötüleşmesiyle karakterize post-polio sendromu ALS ile karışabilir. Hastanın öz geçmişindeki polio öyküsü, çok yavaş progresyon, ayrıca ÜMN bulgularının bulunmayışı ile ALS den ayrılır. Lyme hastalığının ilerleyici motor nöron hastalığına yol açtığı bildirilmiştir. Bir olgu sunumu şeklinde sunulan tipik ALS tablosu gösteren hastanın laboratuvar bulguları çok fazla desteklemese de (BOS proteini normal, hücre yok, sadece oligoklonal bantlarda pozitiflik) Lyme hastalığı açısından endemik bir bölgede yaşadığı için Lyme’a özgü antibiyotik tedavisiyle tamamıyla düzeldiği bildirilmiştir. ALS’yi taklit edebilecek diğer tablolar paraneoplastik sendromlardır. Bazı hastalarda anti-nöronal antikorların varlığı da gösterilmiştir. Bunun dışında Hodgkin ve Non_Hodgkin Lenfoma, makroglobulinemi, miyelom ve POEMS’le de birlikte bulunabileceğini gösteren olgu bildirimleri vardır. Kanser varlığının ALS’nin ortaya çıkmasında etyolojik faktör olabileceğini kanıtlayan kesin bulgular olmasa da, kansere yönelik tedaviyle gerileyebilen ALS benzeri tablolar olduğundan, bu durum göz önünde bulundurulmalıdır.
c. Tanı yöntemleri
ALS için özgün bir tanı yöntemi ya da laboratuvar testi yoktur. Genel olarak klinisyen ayırıcı tanıda yer alan, ALS sendromuna yol açabilecek, özellikle de tedavi edilebilecek hastalıkların ortaya konması için gerekli olan testleri istemelidir. Elektrofizyolojik testler (sinir ileti çalışmaları ve iğne EMG’si) yine de en önemli araştırma yöntemidir. Rutinde istenen kan testleri (tam kan sayımı, sedimentasyon, CPK, elektrolit ve karaciğer enzimleri gibi) ve kranyal ya da spinal MR dışında klinik tabloya göre diğer başka testler de istenebilir (ayrıntısı Tablo 4’ de verilmiştir).
Tablo 4. Rutin incelemeler dışında, klinik tabloya göre istenebilecek testler
1- Kas biyopsisi
2- B12-Folat düzeyleri
3- Kan gazları
4- Protein elektroforezi, immunfiksasyon yöntemiyle serum immunelektroforezi
5- Anti-nöronal antikorlar
6- Ant-gangliozid antikorları (IgM GM1)
7- Tümör belirteçleri
8- Toksinler için kan ve/veya idrar tahlili (kurşun, manganez)
9- HIV, HTLV1 serolojisi
10- Lyme hastalığı serolojisi
11- Heksozaminidaz düzeyi
12- Genetik test (SOD1, TARDBP, FUS, VCP, , SSTm1, OPTN, PFN1, UBQLN2)
Tedavi Yaklaşımları
ALS’nin bugün için geçerli tedavisi yoktur. Hastalığın etyopatogenezini aydınlatmaya yönelik birçok araştırma var olmasına rağmen, yapılan çalışmalar hastalığı “iyileştirme” yönünde olumlu sonuç vermemiştir. Günümüzde üstünde yoğunlaşılan tedavi yaklaşımlarının bir bölümü mutant SOD1’in neden olduğu motor nöron dejenerasyonunun oluş mekanizmasını model almıştır. SOD1 transgenik fareler üzerinde çalışmalar başladıktan sonra, günümüze dek, ayrıca tanımlanan ALS genlerinden TARDBP, FUS, UBQLN2, VAPB için de fare modelleri geliştirilmiştir. Bir bölüm çalışma da motor nöron dejeneresansına (üst ve alt motor nöron) kadar geçen süreçteki etapları tek tek gözden geçirip, bu aşamalara müdahale etmeyi amaçlamaktadır. Ayrıca direkt olarak motor nöronu korumayı hedefleyen çalışmalar da vardır. Nöronal inklüzyonlar, mitokondriyal disfonksiyon, mikroglia aktivasyonu
gibi hastalık sürecinde ortaya çıktığı kanıtlanan patolojik mekanizmalara yönelik çalışmaların varlığı da bilinmektedir. ALS tedavisi için, etkisi kısıtlı da olsa, geçerli olduğu bilinen Riluzole motor nöron ölümüne neden olduğu kanıtlanan eksitotoksisite teorisi sonucunda geliştirilmiştir. Riluzole sodyum ve yüksek-voltajlı kalsiyum kanal blokajı yanında glutamat reseptör blokajı yaparak etkisini göstermektedir. Yaşam süresini 2-3 ay uzattığı, özellikle bulber başlangıçlı ve başlangıç yaşı erken olanlarda daha etkili olduğu bilinmektedir. İyi tolere edilebilen, sadece karaciğer fonksiyon testlerinin takibini gerektiren bir ajandır. Son yıllarda adından söz ettiren ve 2017 yılında FDA onayını almış Edaravone ise ümit vaat eden bir ilaç olarak sunulmasına rağmen, kısa bir çalışma sonucunda (6 ay), etkinliği küçük bir grup hastada gösterilmiştir. Etkisini Riluzole gibi oksidatif stresi azaltarak yapmaktadır. İntravenöz yoldan 28 günlük bir döngüde üst üste 14 ila 10 gün uygulanması pratik açıdan zorluklar yaratmaktadır. Öteden beri nörodejeneratif hastalıklar için söz konusu edilen kök hücre tedavisi son yıllarda ALS için de adından oldukça söz ettirmektedir. Hastalara uygulanabilmesi için daha çok araştırma ve çalışma yapılması gerekmektedir. Embriyonik kök hücreler in vitro olarak motor nöron benzeri hücrelere dönüşmektedir. Bu çalışmalar hayvan deneyi düzeyinde olumlu sonuçlar verse de insanlara uygulamak ve olumlu sonuçlarını görmek için zamana ihtiyaç vardır. Daha çok kemik iliği gibi nöral dokuya da dönüşme yeteneği olan multipotent projenitör hücrelerin kullanıldığı çalışmalar gelecek vaat edebilir. Diyafram kasının denervasyonu solunum yetmezliğine yol açan başlıca etkenlerden biri olduğu savından hareketle hayata geçirilen “diyafram pili” uygulaması başarısızlıkla sonuçlanmış, ALS’de yaşam süresini uzatmadığı sonucuna varılmıştır.
Süregiden deneysel tedavi çalışmalarından bazıları şunlardır: Arimoclomol (“heat shock” protein indükleyicisi-hücre koruyucu olabilir), gen tedavisi (adenovirüs aracılı hayvan çalışmalarının olumlu sonuçlar vermesiyle insan çalışmaları başlatılmıştır, bir diğer gen tedavisi, “antisense oligonükleotid”ler aracılığıyla mRNA’yı etkileyerek SOD1 ve C9ORF72 mutasyonlu hastalara uygulanma aşamasındadır), Tamoxifen (çalışma sonlandı, etkinliği bilinmiyor), Tocilizumab (ilk sonuçların olumlu olduğu bildirildi), Lityum (daha önce çalışması yapıldı, başarısız olduğu söylenmesine rağmen hasta grubunun özellikleri yeniden gözden geçirilerek tekrar denenecek).
ALS’de Bakım
ALS’de, göz kasları hariç hemen tüm istemli kasları tutan ve atrofiye yol açan, bu kötü prognozlu, ağır kas hastalığının henüz tedavi olanağı bulunmadığından bakım (management) büyük önem taşımaktadır. ALS’nin eğer yardımcı solunum araçları kullanılmazsa, ortalama 3-4 yıl içinde ölüme götürdüğü bilinmektedir.
Hastaya Tanıyı Bildirmek
Ciddi bir sorundur, çok kötü bir prognoza sahip olan böyle bir hastalığı, o hastalığı taşıyan kimseye açıklamanın doğru olup olmadığı tartışmalıdır. Bu sorunun cevabı, toplumların kültürel özelliklerine göre değişmektedir. Birçok batı ülkesinde hastalıkla ilgili gerçekler hastaya açıklanmaktadır. Bu, olağan ve beklenen bir davranışken, bizim ülkemizde ise hastalar çoğunlukla böyle bir gerçekle yüzleşmeye hazırlıklı olmayabilmektedir. Ülkemizde, nörologlar hastaya genellikle söz konusu hastalığın ciddi olduğunu, uzun sürebileceğini söylemekte, ancak birkaç yıl içinde öldürücü olabileceğini genellikle açıklamamaktadır. Bunu uygun bir dille aile bireylerine söylemeyi tercih etmekteyiz.
Bakım İlkeleri
ALS hastasının gerektiği gibi bakımı, her şeyden önce bu konuda ciddi bir deneyimin varlığını ve mültidisipliner yaklaşımı gerektirmektedir. Hastalık semptomlarının kontrolü, solunum ve beslenme yetersizliği ile baş edebilmek, palyatif bakım, öncelikli direktifler (advance directive), ötenazi, profesyonel ev vizitleri ve bakımevi (hospice) konuları bu bölümde ayrı ayrı işlenecektir. Başlangıçta şunu belirtmek çok yerinde olur: ALS hastasının bakımı ancak birçok disiplinden profesyonelin bir yapılanma içinde, birlikte hareket etmesiyle gerçekleştirilebilir. Bu çok yönlü bakımın sadece nörolog tarafından yürütülmesi düşünülemez. Nörolog, ekibin tanı koyan, var olan ilaç tedavisini düzenleyecek ve ekibe öncülük edecek kişi olabilir. Bakım ekibinde tıbbın değişik disiplinlerinden elemanlar yer alır. Bunları hemşire, fizyoterapist, ortopedist, diyetisyen, sosyal hizmet uzmanı, solunum terapisti, konuşma terapisti, psikolog olarak sıralayabiliriz. Gelişmiş ülkelerde ALS hastaları tüm bu disiplinlerden bir araya gelen uzman kişiler tarafından birlikte görülmekte ve izlenmektedir. Böyle bir bakımı gerçekleştirmek ancak iyi bir organizasyonla mümkün olabilir. Tabii, en ideal yapılanma, multidisipliner hizmet veren bir hastanenin kurulması ile gerçekleştirilebilir. Bunun örnekleri batı ülkelerinde bulunmaktadır. Böylece bir ALS hastası için ihtiyaç duyulacak nörolog, solunum terapisti, konuşma terapisti, fizyoterapist, meşguliyet terapisti, palyatif bakım uzmanı, diyetisyen bir arada bulunmaktadır. Eğer bakımda rol alacak uzman kişiler ayrı, hele birbirinden coğrafi olarak uzak bölümlerde yer alıyorlarsa, onlardan yararlanmak hasta için hiç de kolay değildir. Bizim ülkemizde böyle bir organizasyon ve yapılanma yoktur. Tüm ihtiyaçları karşılayacak merkezler de mevcut değildir.
ALS hastası hastalığın ileri aşamalarında başlıca iki sorunla karşılaşır:
1) Solunum, 2) Beslenme yetersizliği;
Solunum
Solunum kasları ve diyafram zayıfladığı zaman hastada sabahları başağrıları, iştahsızlık, uyku düzensizliği, halsizlik, letarji gibi belirtiler baş gösterir. Diyafram zayıflayınca özellikle yatar durumda solunum yetersizliği ortaya çıkar. Böyle bir durumda solunum terapisti spirometre ile solunum ölçümleri yapmalıdır. Vital kapasitenin düştüğü tespit edilince, hastaya bir solunum aleti ile ağız ve burundan maske ile hava verme gereği ortaya çıkar. Bu tedavi non-invazif ventilasyon olarak isimlendirilmektedir. Böyle bir hastanın yakından izlenmesi, aletin kullanım zamanları ve sürelerinin tayini belirlenmelidir. Süreç içinde solunum yetersizliği non-invazif yöntemle kontrol edilemeyecek duruma gelebilir. O zaman trakeostomi yapılmalıdır. Bazı ülkelerde trakeostomiden mümkün olduğu kadar kaçınılmaktadır. Bu müdahale ile hastanın kolaylıkla “locked-in” durumuna girebileceği gerekçesi, bu çekingenliğe yol açmaktadır. Trakeostomili ALS hastaya bir önceki durumuna göre daha yakın bir ilgi ve bakım gerekir.
Beslenme ve Diyet Düzenlemesi
ALS hastasının beslenmesi çok önemlidir. Yutma güçlüğü gösteren hastada dikkat edilmesi gereken durumlar vardır. Salata, çiğ sebze, kuru bisküvi, sulu çorba, kuru gıdalar, sert gıdalar- ceviz, fındık gibi-, baharatlı yemekler, kılçıklı sebzelerden kaçınmalıdır. Beslenme sıklığını arttırıp miktarı azaltmak bir çare olabilir. İyi pişmiş sebze ve kesilmeye elverişli hale gelmiş et, koyu çorba, püre daha kolay yutulabilir. Su yerine gazozlu, gazlı içecekler tercih edilir, ya da suyun kıvamını koyulaştırıcı ek ajanlar suya karıştırılmalıdır. Gıda cinsinin hastalık prognozunu etkilemesi söz konusu değildir, yine de proteinden zengin karbonhidratlı yiyecekler verilmelidir.
ALS sıklıkla bulber kasları tuttuğu için hastanın çiğnemesi, yutması bozulmakta, beslenemez duruma gelmekte ve hızla kilo kaybetmektedir. Bu durumda onu başka bir yoldan beslemek zorunluluğu ortaya çıkmaktadır. Bu;
1) Nazogastrik tüp yolu ile yapılabilir, ancak bu uygulama uzun süreli olamaz
2) En radikal çözüm PEG- perkütan endoskopik gastrostomidir. Yani endoskopi desteği ile karın duvarında yapılacak bir insizyonla bir tüp mideye yerleştirilir ve hasta bu yolla beslenir. ALS hastalarında sıklıkla bir zorunluluk olarak ortaya çıkmaktadır. Vital kapasite % 50’ye düşmeden önce yapılması tercih edilmelidir. PEG de elbette deneyimli eller tarafından yapılmalı ve hasta dikkatle izlenmelidir.
Fizyoterapi
Hasta bakımında fizyoterapistlerin rolü, günlük aktiviteyi değerlendirmek, mobiliteyi sağlamak gerekiyorsa bazı aletler kullanmak, tuvalet ve banyo ihtiyaçlarının giderilmesi için evde gerekli fiziki düzenlemeleri yapmaktır. Kontraktürleri önlemek üzere egzersiz programları yapmak, bunlara ek olarak solunum egzersizleri uygulamak, yürümeyi sağlamak için gerekiyorsa baston ve ortez aletleri kullanmak doğru olacaktır. ALS’li hastalara kas güçlendirici aktif fizyoterapi önerilmemektedir.
İletişim ve Konuşma
ALS hastası konuşamaz kendini ifade edemez hale gelebilir. Bu durumda onun iletişim sağlayabilmesi için uygulanacak çeşitli yöntemler vardır. En basiti harflerden oluşan bir tabloda bir ışıkla harf seçip kelimeler oluşturarak kendini ifade etmesidir. Tuşlara basılınca kelimeler çıkaran sesli konuşma aletleri bulunmaktadır. Bilgisayarı eğer eller güçsüzse göz hareketleri ile yöneterek, ekrandaki klavyeyi kullanıp mesaj verme olanağını sağlayan ileri teknoloji de mevcuttur.
Psikiyatrik Destek
Hastaların bir bölümünde kognitif bozukluklar, uyum zorlukları görülebilir, anksiyete gelişebilir. Bu aşamada psikiyatr ve/veya psikolog desteği gerekebilir ve hastaya anti-depresan tedavi başlanabilir. Öte yandan ağır bir hastanın bakımını yapan, onunla yaşayan aile bireylerinin de psikolojik desteğe gereksinimi olabilir. Bazen bakım görevi bir günde 24 saate yaklaşabilir. Bunun ağır bir yük olduğu kuşku götürmez. Mental, fiziksel, psikolojik sorunlar yaratan bir durumdur. Bakım verenlerin hastaya büyük bir özveri ile bakarken stres içine girmeleri mümkündür. Gelişmiş ülkelerde gönüllülerden oluşan destek grupları önemli hizmetler vermektedir. Hastaları ziyaret ederek moral vermekte, bakıcılarına destek olup, sorunları ve çareleri paylaşmaktadırlar.
Palyatif Bakım
Hafifletici çare gibi ifade edilecek bu yaklaşımda tedavi edemediğimiz ALS hastalarında semptomları olabildiğince kontrol edebilmek, hastayı rahat ettirmek büyük önem taşımaktadır. Örneğin hastada kramplar rahatsız edici olabilir. Bunun için karbamazepin, baklofen kullanılabilir. Hastanın yakındığı fasikülasyonlara beta blokerler, karbamazepin, magnezyum yararlı olabilir. Bazı hastalarda hipersalivasyon gelişir, atropin damlası ve amitriptilin ile kontrol altına alınabilir. Bazen botulinum toksini uygulamasına kadar gitmek gerekebilir. Bütün bu şikayet ve semptomları yönetebilecek, terminal dönem bakımı konusunda uzmanlaşmış doktor ve hemşirelerin oluşturduğu ekiplere gereksinim vardır ve palyatif bakım da bir uzmanlık dalı haline gelmektedir. Kanserli hastalarla başlayan bu gelişme ALS gibi ağır seyreden, ölüme götüren hastalarda da uygulanmaktadır. Hastanın son dönemini olabildiğince acısız, ağrısız geçirebilmesi çok önemlidir. Bu uzman kişiler ağrı, anksiyete, solunum yetersizliği, uyku düzensizliği, salya akması, psikolojik bozukluklar gibi çeşitli semptomların kontrolü için gerekli olanları yapmaktadırlar. Terminal dönemde morfin solunum baskılaması yapsa da sıkça kullanılmaktadır. Ötenazi bu hastalar için gündemde olan bir sorundur. Ancak bugün için sadece Hollanda’ da yasal bir yöntem olarak kullanılmaktadır.
Öncelikli Direktifler (Advance Directives)
Bu da ALS bakımında çok ciddi bir şekilde ele alınan ama bizim çok yakın olmadığımız bir kavramdır. Peşin ya da öncelikli direktifler olarak tercüme edebiliriz. Hastanın ilerleyen hastalığının, güçsüzlüğünün ileri bir aşamasında isteklerini ifade edemeyecek bir duruma geldiğinde bu döneme ait istediklerini ve reddettiklerini yazılı olarak belirtmesi anlamına gelmektedir. Hasta tedavilerin bazılarını reddedebilir ancak tıbbi ve bilimsel olmayan bir tedavi isteme hakkı yoktur. Bilinci kapandığı zaman uygulanacak temel bakım tedbirlerini (ısıtma, beslenme) reddedemez ya da ölümü çabuklaştıracak ilaç isteyemez. Spesifik bir tedavi isteğinde bulunamaz, ancak örneğin, trakeostomi istemediğini söyleyebilir. Hastanın peşin (öncelikli) direktif belgeleri imzalayabilmesi için mental kapasitesinin yeterli ve 18 yaşından büyük olması gerekmektedir. Hasta fikrini değiştirebilmekte ve imzaladığı belgeyi yeniden düzenleyebilmektedir.
Alternatif Tedavi
Bilimsel, konvansiyonel tedavilerin dışındaki tedavi girişimleri bu adla anılmaktadır. Doğal çareler, bazı otlar, bitkisel tedaviler güvenli olmayabilir. Bir hekimin görevi sadece olumlu etkisi bilimsel yöntemlerle ispatlanmış olan ilaçları kullanmaktır. Bu tür kanıtların bulunmadığı maddeleri, otları “alternatif tedavi” adı altında kullanmak doğru olamaz. Bilimsel mantığı kullanamayan ve bir umut ihtiyacı içinde olan hastalar bu tedavileri kolaylıkla benimseyebilirler. Yazık ki böyle bilim dışı öneri ve uygulamalar yurdumuzda oldukça yaygındır ve neredeyse denetimsizdir. Yine yararlı olduklarına dair hiç bir kanıt bulunmayan refleksoloji, bioenerji, homeopati, magnetik yatak, akupunktur gibi tedaviler geniş bir uygulama alanı bulmakta ve bazı hekimlerce kullanılmaktadır. Bir hastalıkta bir ilacın etkinliği çok defa yıllar süren çalışma, araştırma ve denemelerle ortaya çıkabilir. Bir ilacın güvenilirliği ve etkinliği hayvan deneylerinden sonra yeterli sayıdaki hasta grupları ile yapılan çift kör randomize, kontrollü çalışmalar sonunda saptanabilir. Bu ciddi hastalık için tedavi çalışmaları aralıksız sürmekle birlikte, günümüzde uygulanacak en doğru yöntem hastalar için mümkün olan en iyi bakım olanaklarını yaratabilmek ve yaşam kalitesini yükseltmektir.
KAYNAKLAR
1. Leigh PN. Amyotrophic Lateral Sclerosis. İçinde: Eisen AA, Shaw P (Eds). Motor Neuron Disorders and Related Diseases. Handbook of Neurology Vol 82.Amsterdam, Elsevier 2007: 249-278
2. Brown R, Swash M, Psinelli P (Eds). Amyotrophic Lateral Sclerosis. 2nd Ed. London, Informa-healthcare, 2006
3. https://www.uptodate.com/contents/search-ALS. Disease-modifying treatment of amyotrophic lateral sclerosis. Nestor Galvez-Jimenez, Namita A Goyal, Merit E Cudkowicz. Şubat 21, 2020.